Lisääkö tuki- ja liikuntaelinsairaus mielenterveysoireita?
• Tuki- ja liikuntaelinsairautta sekä mielenterveyden häiriötä yhtä aikaa potevat on tärkeä tunnistaa nopeasti.
• Arvioinnissa huomioidaan oireiden pitkittymisen riskiin vaikuttavat psykososiaaliset tekijät ja työn kuormituksen aiheuttajat.
• Työikäisten hoidon tulee perustua riskien arviointiin, varhaisen vaiheen interventioihin ja työkyvyn tuen varmistamiseen.
• Hoitopolkujen uudistaminen sekä terveyteen ja työhön liittyvät interventiot voivat pienentää työkyvyttömyyden riskiä.

Pitkittyneen alaselkäkivun esiintyvyys Suomessa on 6 % ja polven nivelrikon 11–14 %. Molempia sairastavilla on liitännäissairauksia useammin kuin verrokeilla (1).
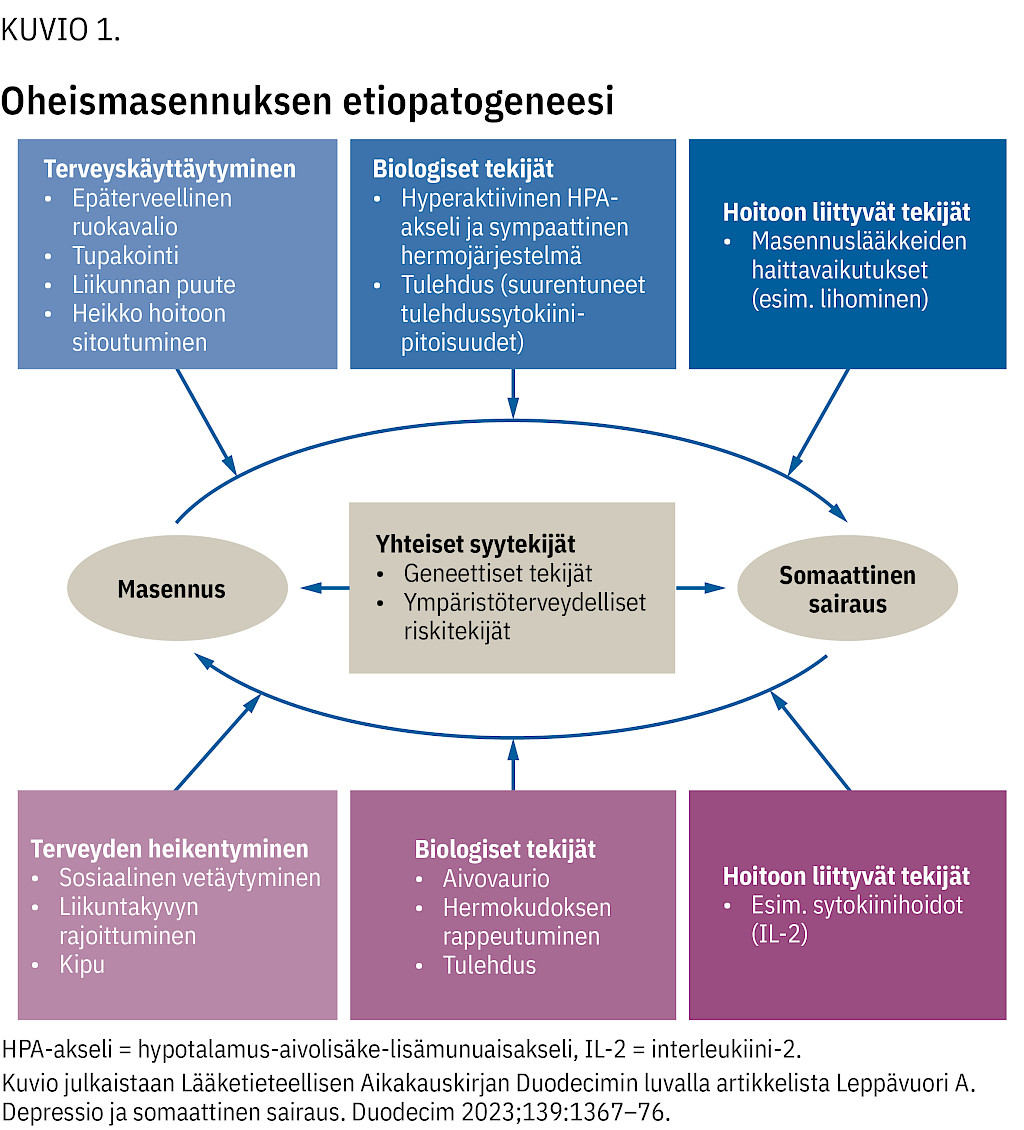
Masennuksen esiintyvyys on 5–7 % (2) ja yleistyneen ahdistuneisuushäiriön 4–8 % (3). Fyysisesti pitkäaikaissairailla vakavan masennuksen esiintyvyys on noin 2–3 kertaa suurempi kuin väestössä (4).
Vaikea-asteinen tuki- ja liikuntaelinsairauksien (TULES) kipu on 155 % todennäköisempi, kun potilaalla on myös psykiatrinen sairaus (5).
Suomessa työikäisillä TULESin ja mielenterveyden häiriön (MT) yhteisesiintyvyys on 3,3 %, ja se lisääntyy iän myötä (6). TULES tai MT yksinään kaksinkertaistaa riskin joutua työkyvyttömäksi verrattuna niihin, joilla ei ole kumpaakaan sairautta. Jos kärsii molemmista, riski on nelinkertainen (7).
Sairauspäivärahaa sai vuonna 2022 TULESin vuoksi 79 400 ja MT:n vuoksi 98 000 henkilöä (8). Molemmat diagnoosit saaneilla on merkittävästi enemmän sairauspoissaoloja kuin muilla työntekijäryhmillä. Myös terveydenhuollon kustannuksia aiheutuu selvästi enemmän (9).
Vuonna 2022 Suomessa TULES (34 %) ja MT (31 %) olivat yleisimmät syyt siirtyä työkyvyttömyyseläkkeelle (10). Työstä pois jääneet olivat todennäköisimmin ruumiillista työtä tekeviä miehiä, joiden tulot olivat muita pienemmät (11).
Työeläkelakien mukaisella työkyvyttömyyseläkkeellä olevat menettävät työansioita yhteensä 2,5 miljardia euroa vuodessa. Menetetyn työpanoksen arvo on vähintään 3 miljardia euroa (12).
Heikentyneen mielenterveyden kustannukset Suomelle ovat 11 miljardia euroa vuodessa eli noin 5,3 % BKT:sta (13). TULESista ei ole vastaavaa arviota.
Tässä katsauksessa selvitetään työikäisten yleisimpien TULESiin liittyvien kipuoireiden ja MT:n yhteisesiintyvyyttä sekä hoitoa perustasolla. Vakavat tautimuodot, tapaturmat, psyykkisen trauman kokemukset sekä lääkehoidot on rajattu pois.
Yhteisesiintyvyys
Alaselkäkipu on yleisin toimintakykyä heikentävä sairaus maailmanlaajuisesti (14). Noin puolet paranee 1–3 kuukaudessa. Noin kolmasosalla sairaus toistuu, ja viidenneksellä kipu haittaa pysyvästi toimintakykyä (15). Masennus ja ylipaino ovat yleisiä alaselkäkivun pitkittymisen riskitekijöitä (16).
Keskushermoston kipua muokkaavilla mekanismeilla ja kipuun liittyvillä ajatuksilla on tärkeä rooli kivun pitkittymisessä. Oheissairauksien lisäksi merkittäviä ovat psykologiset tekijät (katastrofointi, pelko-välttämiskäyttäytyminen), sosiaaliset tekijät (huono sosioekonominen asema, fyysisesti kuormittava työ, työtyytymättömyys) sekä elämäntavat (tupakointi, uniongelmat, pitkittynyt stressi, liikkumattomuus) (14).
Masennus on yhteydessä pitkittyneeseen selkäkipuun ja ahdistuneisuushäiriö kaularangan tai lannerangan välilevyn pullistumiin yli 45-vuotiailla (17). Masennus on yksi yleisimmistä pitkäaikaissairauksien liitännäissairauksista. Se voi kuitenkin olla vaikea tunnistaa oireiden päällekkäisyyden vuoksi.
Somaattisen sairauden hoito voi aiheuttaa mielialaoireita tai häiritä masennuksen hoitoa. Toisaalta masennusoire voi heikentää hoitomyöntyvyyttä molemmissa sairauksissa. Geneettiset, biologiset, psykologiset, sosiaaliset tai terveyskäyttäytymiseen liittyvät tekijät voivat vaikuttaa yhteisesiintyvyyteen (18).
Tällä hetkellä mielenterveyden häiriöt ja somaattiset sairaudet luokitellaan hoidollisesti erilleen toisistaan. Masennuksen yhteydessä esiintyy kuitenkin runsaasti somaattisia oireita (19). Nykykäytäntö voikin olla tarpeen muuttaa.
Masennuksen ja somaattisten sairauksien vuorovaikutus on ilmeisesti kaksisuuntainen. Fyysisten sairauksien riski ja kuolleisuus ovat suuremmat masennusta sairastavilla verrattuna ei-masentuneisiin (20).
Monisairastavuus haittaa työn tekemistä, heikentää elämänlaatua ja työn tuottavuutta, lisää poissaoloja työstä ja vaikeuttaa työllistymistä (21).
Mitä huomioida hoidossa?
Yksilöllinen hoito
Kun TULES-kipu on pitkittynyt, on tärkeä kertoa potilaalle sairaudesta, arvioida psykososiaaliset tekijät ja tehdä huolellinen kliininen tutkiminen. Lisäksi tulee seurata paranemista ja varmistaa, että työssäkäynti on mahdollista (23). Sama pätee, kun liitännäishäiriönä on MT.
Omahoidon mahdollisuudet ja hoidon tulokset paranevat, kun huomioidaan monisairaan psykologiset ominaisuudet ja henkilökohtainen hoitosuunnitelma. Se myös vähentää pahenemisvaiheita sekä auttaa hallitsemaan komplikaatioita ja haittatapahtumia (24).
Mielenterveysongelmien tunnistamisessa ja hoidon tarpeen arvioimisessa voi hyödyntää oirekyselyitä (PHQ-9, GAD-7, AUDIT-C) (25).
Kognitiivisessa funktionaalisessa terapiassa (CFT) työstetään kipuja pitkittäviä elämäntapoja sekä kipuun ja toimintakykyyn liittyviä ajatusmalleja. Selän liikemalli pyritään palauttamaan normaaliksi fysioterapeutin johdolla. Menetelmä on todettu kustannusvaikuttavaksi pitkittyneen, toimintakykyä heikentävän alaselkäkivun hoidossa (26).
Meta-analyysissa moniammatillinen hoito auttoi pitkittyvää selkäkipua sairastavia enemmän kuin tavallinen hoito (27). Hoitoa antoi vähintään kaksi ammattiryhmää, ja myös psyykkiset, sosiaaliset ja työn vaikutukset huomioitiin.
Samanaikaisesti TULESia ja MT:tä sairastavien työkyky on hyvin haavoittuva. He tarvitsevat erityistä tukea sekä terveydenhuollossa että työpaikoilla (6).
Tulee selvittää, onnistuuko työhön paluu masennuksen jälkeen paremmin, jos psyykkisten ja fyysisten häiriöiden hoito on integroitu. Siihen tarvitaan satunnaistettuja kontrolloituja tutkimuksia (28).
Kivun pitkittymisen riski ja kipumekanismit
Hoito kannattaa kohdentaa varhaisessa vaiheessa seulontakyselyjen avulla (29).
Jos kivun pitkittymisen riski on pieni, alaselkäkivun hoidoksi riittää tieto sairaudesta ja oireiden syystä sekä ohjeet omahoitoon. Keskisuuren riskin potilaat voivat tarvita ammattilaisen ohjausta ja neuvontaa. Suuren riskin potilaille kannattaa tarjota myös psykologista tukea sekä tarvittaessa moniammatillista arviointia (30). STarT-Back-kyselyn suomenkielinen versio löytyy Terveysportista (31).
TULES-kipujen seulontaan soveltuu Örebro-kysely (ÖMPSQ-SF) (32,33). Sen avulla voidaan tunnistaa tehostettua tukea tarvitsevat potilaat.
Suuren riskin potilailla on todettu 7,5-kertainen määrä sairauspoissaoloja kahden vuoden seurannassa. Heillä on myös 16-kertainen riski jäädä työkyvyttömyyseläkkeelle (34).
Kipumekanismien selittäminen lievittää kipua ja liikkumisen pelkoa pitkittyneistä kaularangan kipuoireista kärsivillä (35).
Vastaanotolla annettu potilasopas vähentää sairauspoissaoloja ja kuvantamisen tarvetta lannerangan kipua sairastavilla perusterveydenhuollon potilailla (36).
Työkyvyttömyyden riski ja työn muokkaus
Potilaan oma käsitys työkyvystä (37) sekä useamman alueen kipu (38) ennustavat työstä poisjäämistä ja pitkittyvää työkyvyttömyyttä. Riskihenkilöiden varhainen tunnistaminen on tärkeää, jotta tuki voidaan kohdentaa tarkoituksenmukaisesti.
Työhön paluun valmistelussa ja työnkuvan muokkaamisessa voi hyödyntää kyselyitä. Niillä kartoitetaan muun muassa ajatuksia työhön paluun esteistä (39). Masentuneella itseluottamuksen ja omanarvontunnon väheneminen sekä perusteettomat tai kohtuuttomat itsesyytökset vaikeuttavat usein työssä suoriutumista ja työhön palaamista.
Kun potilaalla on sekä TULES että MT, työhön paluuta edistävät vahvasti esihenkilön ja työkavereiden tuki, positiivinen asenne, usko omiin kykyihin, nuori ikä ja korkea koulutustaso.
Myös työn muokkaus, taloudellinen asema, sairauspoissaolon kesto ja työsuhteen vakaus vaikuttavat onnistumiseen (40). Työtä muokkaamalla voidaan vähentää kognitiivista kuormitusta, kuten kiirettä, työn päällekkäisyyttä ja keskeytyksiä (41).
Hoito- ja palvelujärjestelmä
TULES-potilaiden hoitoonpääsyä on parannettu fysioterapeutin suoravastaanoton avulla (42).
On tärkeää tunnistaa yhtäaikaiset TULES ja MT sekä aloittaa hoito nopeasti. Näin vähennetään kivun pitkittymisen riskiä.
Perustasolla mielenterveys- ja päihdepalvelut tulisi integroida muuhun terveydenhuoltoon ja työterveyshuoltoon. Se mahdollistaisi kokonaisvaltaisemman lähestymistavan ja lisäisi palvelujen saavutettavuutta (43).
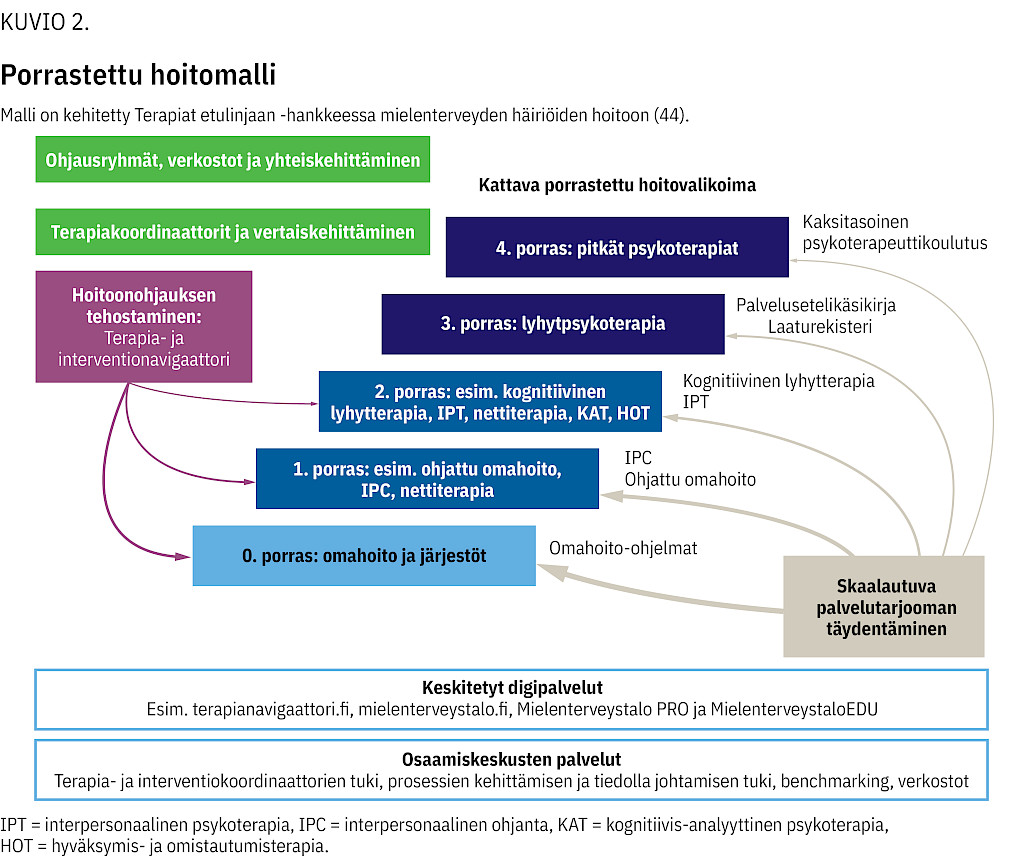
Mielenterveysongelmien varhaiseen hoitoon suunnattu Terapiat etulinjaan -toimintamalli (kuvio 2) tarjoaa edullisia välineitä perusterveydenhuoltoon. Hoidon tarpeen arvioinnissa käytetään Terapianavigaattoria. Sen perusteella terveydenhuollon ammattilainen ohjaa potilaan tarpeen mukaiseen hoitoon.
Koosteraportti sisältää hoitoon hakeutumisen syyn, oirekyselyiden tulokset sekä tietoa mahdollisesta elämänkriisistä, päihdekäytöstä, toimintakyvystä ja ihmissuhteista. Lisäksi raportti kertoo potilaan valmiuden erilaisiin hoitomuotoihin, sosiaali-, työ- ja opiskelupalvelujen tarpeen sekä tiedot aiemmista hoidoista.
Lievemmissä ja alkavissa oireissa käytetään alempien porrastasojen hoitoja, monimutkaisemmissa tilanteissa taas pidempiä ja vaativampia interventioita (44).
TULES- ja MT-potilaiden työhön paluun tuesta on paljon tutkimusta. Harvassa kohderyhmänä ovat kuitenkaan molemmat yhtä aikaa. Poissaoloja ja kustannuksia vähentävät parhaiten monitahoiset interventiot, joissa vaikutetaan terveyteen, terveyspalvelujen koordinointiin ja työn muokkaukseen (45).
Poissaolojen pitkittyminen on ehkäistävissä. Kuntoutukseen ohjaamista voidaan tehostaa, eri toimijoiden koordinaatiota lisätä sekä tiedon liikkumista ja tietopohjaa vahvistaa (46). Siten vähennetään myös työkyvyttömyyseläkkeelle siirtymistä (47).
Toimintakyvyn edistäminen ja työhön osallistuminen varmistavat parhaan tuloksen pitkittyneissä terveysongelmissa. Osasairauspäivärahan vaikuttavuudesta on vahvaa näyttöä (48). Sitä tulisi hyödyntää enemmän täyden sairauspäivärahan sijaan. Osatyökyvyttömyysetuudet voivat pidentää työuraa useita vuosia (49).
Potentiaalisia ratkaisuja ovat hoitopolkujen uudistaminen, integroidut, terveyteen ja työhön liittyvät interventiot työkyvyttömyyden vähentämiseksi sekä kansalliset ennaltaehkäisystrategiat (50).
Terveydenhuollossa tulee pyrkiä optimoimaan kustannustehokkuus järjestelmätasolla. Samalla on varmistettava, ettei kukaan jää ilman tarvittavia palveluja. Tämä vaatii nykyistä tiiviimpää yhteistyötä julkisen terveydenhuollon ja työterveyshuollon välillä. Näin taataan hoidon jatkuvuus.
Lopuksi
Monioireiset tulee tunnistaa ja hoitaa varhain. Se edellyttää mielenterveysosaamisen vahvistamista perustasolla ja työterveyshuollossa.
Hoidon oikea-aikaisuus ja jatkuvuus pitäisi taata nykyistä paremmin, kun oireet ovat lieviä tai keskivaikeita. Toimintaa tukevat työvälineet ja konsultaatiotuki mahdollistaisivat tämän.
TULESin ja MT:n yhteisesiintyvyys työikäisillä lisää työpoissaoloja merkittävästi. Monisairaiden työikäisten Käypä hoito -suositus voisi yhtenäistää tutkimus- ja hoitokäytäntöjä sekä työhön paluun tuen keinoja.
Selkeä palvelujärjestelmä, -verkko ja -ohjaus parantaisivat peruspalvelujen saatavuutta, jatkuvuutta ja yhteensovittamista. Palvelujen ja palveluprosessien asiakaslähtöisyys, tarkoituksenmukainen yhteistyö ja työnjako tukevat toiminnan vaikuttavuutta ja kustannusvaikuttavuutta (51).
Katja Ryynänen: Ei sidonnaisuuksia.
Tuula Metsä: Konsultointi (Keski-Suomen hyvinvointialue, Kanta-Hämeen hyvinvointialue), luentopalkkiot (Janssen, Terveystalo, Aalto EE, Novo Nordisk).
- 1
- Hallberg S, Rolfson O, Karppinen J ym. Burden of disease and management of osteoarthritis and chronic low back pain: healthcare utilization and sick leave in Sweden, Norway, Finland and Denmark (BISCUITS): study design and patient characteristics of a real world data study. Scand J Pain 2022;23:126–138.
- 2
- Lim GY, Tam WW, Lu Y ym. Prevalence of depression in the community from 30 countries between 1994 and 2014. Sci Rep 2018;8:2861.
- 3
- Suomalaisen Lääkäriseuran Duodecimin, Suomen Psykiatriyhdistys ry:n ja Suomen Nuorisopsykiatrisen yhdistyksen asettama työryhmä. Ahdistuneisuushäiriöt. Käypä hoito -suositus 7.1.2019. www.kaypahoito.fi
- 4
- Read JR, Sharpe L, Modini M, Dear BF. Multimorbidity and depression: a systematic review and meta-analysis. J Affect Disord 2017;221:36–46.
- 5
- Heikkala E, Oura P, Paananen M ym. Chronic disease clusters are associated with prolonged, bothersome, and multisite musculoskeletal pain: a population-based study on Northern Finns. Ann Med 2023b;55:592–602.
- 6
- Leino-Arjas P, Ahola K, Airila A ym. Kipu ja mieli. Tuki- ja liikuntaelinten sairastavuuden ja mielenterveyden häiriöiden yhteisesiintyvyys työtätekevillä suomalaisilla – merkitys työkyvyn kannalta. Helsinki: Työterveyslaitos 2015.
- 7
- Kaila-Kangas L, Haukka E, Miranda H ym. Common mental and musculoskeletal disorders as predictors of disability retirement among Finns. J Affect Disord 2014;165:38–44.
- 8
- Kela. Kelan sairauspäivärahatilasto 2022. https://helda.helsinki.fi/server/api/core/bitstreams/e5c63cb3-2fac-4ca5-8db6-0294308eca04/content
- 9
- Hynninen Y, Lahelma M, Rissanen A ym. Tuki- ja liikuntaelinsairaudet ja mielenterveyden häiriöt aiheuttavat valtaosan työterveyshuollon kustannuksista. Suom Lääkäril 2023;78:e34248.
- 10
- ETK. Tutkittua tietoa eläketurvasta. https://www.etk.fi/tutkimus-tilastot-ja-ennusteet/tutkimus/tutkittua-tietoa-elaketurvasta/tyokyvyttömyyselakkeet-ja-tyokyky
- 11
- Lallukka T, Kronholm E, Pekkala J ym. Work participation trajectories among 1,098,748 Finns: reasons for premature labourmarket exit and the incidence of sickness absence due to mental disorders and musculoskeletal diseases. BMC Pub Health 2019;19:1418.
- 12
- Lappo S, Risku I. Työkyvyttömyyseläkkeiden kustannus. Kansantaloudellinen aikakauskirja 2023;119:134–46.
- 13
- OECD. Health at a glance: Europe 2018. State of health in the EU cycle. OECD/European Union 2018.
- 14
- Hartvigsen J, Hancock MJ, Kongsted A ym. What low back pain is and why we need to pay attention? Lancet 2018;391:2356–67.
- 15
- Kongsted A, Kent P, Axen I ym. What have we learned from ten years of trajectory research in low back pain? BMC musculoskelet disord 2016;17:1–11.
- 16
- Nieminen LK, Pyysalo LM, Kankaanpää MJ. Prognostic factors for pain chronicity in low back pain: a systematic review. Pain Rep 2021;6:e919.
- 17
- Heikkinen J, Honkanen R, Williams L ym. Depressive disorders, anxiety disorders and subjective mental health in common musculoskeletal diseases: a review. Maturitas 2019;127:18–25.
- 18
- Gold SM, Köhler-Forsberg O, Moss-Morris R ym. Comorbid depression in medical diseases. Nat Rev Dis Primers 2020;6:69.
- 19
- Leppävuori A. Depressio ja somaattinen sairaus. Duodecim 2023;139:1367–76.
- 20
- Reho TT, Atkins SA, Talola N ym. Frequent attenders in occupational health primary care: a cross-sectional study. Scand J Pub Health 2019;47:28–36.
- 21
- Steffen A, Nubel J, Jacobi F ym. Mental and somatic comorbidity of depression: a comprehensive cross-sectional analysis of 202 diagnosis groups using German nationwide ambulatory claims data. BMC Psychiatr 2020;20:142.
- 22
- Cabral GG, Dantas de Souza AC ym. Multimorbidity and its impact on workers: a review of longitudinal studies. Saf Health Work 2019;10:393–9.
- 23
- Lin I, Wiles L, Waller R ym. What does best practice care for musculoskeletal pain look like? Eleven consistent recommendations from high-quality clinical practice guidelines: systematic review. Br J Sports Med 2020;54:79–86.
- 24
- Almeida SS, Zizzi FB, Cattaneo A ym. Management and treatment of patients with major depressive disorder and chronic diseases: a multidisciplinary approach. Front Psychol 2020;11:542444.
- 25
- Terveyden ja hyvinvoinnin laitos. TOIMIA-tietokanta (päivitetty 5.12.2023). https://thl.fi/aiheet/toimintakyky/toimia-tietokanta
- 26
- Kent P, Haines T, O'Sullivan P ym. Cognitive functional therapy with or without movement sensor biofeedback versus usual care for chronic, disabling low back pain (RESTORE): a randomised, controlled, three-arm, parallel group, phase 3, clinical trial. Lancet 2023;401:1866–77.
- 27
- Marin TJ, Van Eerd D, Irvin E ym. Multidisciplinary biopsychosocial rehabilitation for subacute low back pain. Cochrane Database Syst Rev 2017;6:CD002193.
- 28
- Ervasti J, Vahtera J, Pentti J ym. Return to work after depression-related absence by employees with and without other health conditions: a cohort study. Psychosom Med 2015;77:126–35.
- 29
- Bernstein IA, Malik Q, Carville S ym. Low back pain and sciatica: summary of NICE guidance. BMJ 2017;356:i6748.
- 30
- Hill JC, Whitehurst DG, Lewis M ym. Comparison of stratified primary care management for low back pain with current best practice (STarT Back): a randomised controlled trial. Lancet 2011;378:1560–71.
- 31
- Piironen S, Paananen M, Haapea M ym. Transcultural adaption and psychometric properties of the STarT Back Screening Tool among Finnish low back pain patients. Eur Spine J 2016;25:287–95.
- 32
- Linton SJ, Nicholas M, MacDonald S. Development of a short form of the Örebro Musculoskeletal Pain Screening Questionnaire. Spine (Phila Pa 1976) 2011;36:1891–5.
- 33
- Ruokolainen O, Haapea M, Linton S ym. Construct validity and reliability of Finnish version of Örebro musculoskeletal pain screening questionnaire. Scandinavian Journal of Pain. 2016;13:148–53.
- 34
- Heikkala E, Oura P, Ruokolainen O ym. The Örebro Musculoskeletal Pain Screening Questionnaire-Short Form and 2-year follow-up of registered work disability. Eur J Public Health 2023;33:442–7.
- 35
- Lin LH, Lin TY, Chang KV ym. Pain neuroscience education for reducing pain and kinesiophobia in patients with chronic neck pain: a systematic review and meta-analysis of randomized controlled trials. Eur J Pain 2024;28:231–43.
- 36
- Simula AS, Jenkins HJ, Hancock MJ ym. Patient education booklet to support evidence-based low back pain care in primary care – a cluster randomized controlled trial. BMC Fam Pract 2021;22:178.
- 37
- Jääskeläinen A, Kausto J, Seitsamo J ym. Work ability index and perceived work ability as predictors of disability pension: a prospective study among Finnish municipal employees. Scand J Work Environ Health 2016;42:490–9.
- 38
- Haukka E, Kaila-Kangas L, Ojajärvi A ym. Pain in multiple sites and sickness absence trajectories: a prospective study among Finns. Pain 2013;154:306–12.
- 39
- Vuokko A, Tuisku K. Uudet itsearviointimittarit työ- ja toimintakyvyn arvioon. Duodecim 2017;133:667–74.
- 40
- Etuknwa A, Daniels K, Eib C. Sustainable return to work: a systematic review focusing on personal and social factors. J Occup Rehabil 2019;29:679–700.
- 41
- Pensola T, Gould R. Ammatit ja masennusperusteiset työkyvyttömyyseläkkeet. Eläketurvakeskuksen keskustelualoitteita 2009:7.
- 42
- Karppinen J, Kangas H, Paukkunen M ym. Fysioterapeutin suoravastaanotto tuki- ja liikuntaelinpotilaiden hoidossa. Työnjako ja kokemuksia. Suom Lääkäril 2020;75:263–81.
- 43
- Vorma H, Rotko T, Larivaara M, Koslof A. Kansallinen mielenterveysstrategia ja itsemurhien ehkäisyohjelma vuosille 2020–2030. Sosiaali- ja terveysministeriön julkaisuja 2020.
- 44
- Saarni SI, Nurminen S, Mikkonen K ym. The Finnish therapy navigator – digital support system for introducing stepped care in Finland. Psychiatria Fennica 2022;53:120–37.
- 45
- Cullen KL, Irvin E, Collie A ym. Effectiveness of workplace interventions in return-to-work for musculoskeletal, pain-related and mental health conditions: an update of the evidence and messages for practitioners. J Occup Rehabil 2018;28:1–15.
- 46
- Blomgren J, Laaksonen M, Perhoniemi R, Rinne H. Sairauspäivärahakausien tarkistuspisteet. Kuntoutuksen ja työhön paluun toteutuminen. Valtioneuvoston selvitys- ja julkaisutoiminnan julkaisusarja 2023:54.
- 47
- Salonen L, Blomgren J, Laaksonen M ym. Sickness absence as a predictor of disability retirement in different occupational classes: a register-based study of a working-age cohort in Finland in 2007–2014. BMJ Open 2018;8:e020491.
- 48
- Viikari-Juntura E, Leinonen T, Virta LJ ym. Early part-time sick leave results in considerable savings in social security costs at national level: an analysis based on a quasi-experiment in Finland. Scand J Work Environ Health 2019;45:203–8.
- 49
- Leinonen T, Hartikainen E, Salonen L, Solovieva S, Viikari-Juntura E. Osatyökyvyttömyys ja työurien pituus yksityisellä ja julkisella sektorilla. Työterveyslaitos 2023.
- 50
- Foster NE, Anema JR, Cherkin D ym. Lancet low back pain series working group. Prevention and treatment of low back pain: evidence, challenges, and promising directions. Lancet 2018;391:2368–83.
- 51
- Valtakunnalliset tavoitteet sosiaali- ja terveydenhuollon järjestämiselle. Sosiaali- ja terveysministeriön julkaisuja 2024.