Lääkehoidon kokonaisarviointi lääkärin työkaluna
Iäkäs ihminen ensimmäistä kertaa vastaanotolla, aikaa varattuna 20 minuuttia akuutin vaivan hoitoon. Potilaalla paljon muutakin asiaa, lääkkeitä nähtävästi viitisentoista. Perehtyä haluaisi, mutta aika ei riitä edes kaikkien diagnoosien selvittämiseen. Ratkaisu voi olla moniammatillinen lääkehoidon kokonaisarviointi.
Sairaalahoitoon johtavat lääkehaitat ovat vanhuksilla yleisiä, ja niistä valtaosa olisi ehkäistävissä esimerkiksi paremmin riskit huomioivalla lääkkeen valinnalla, annosmuutoksilla ja aktiivisemmalla seurannalla. Iäkkään potilaan lääkitys tulisi arvioida kokonaisuudessaan säännöllisesti, esimerkiksi vuosittain. Avohoidossa hoitavalla tai konsultoivalla lääkärillä ei kuitenkaan ole luotettavaa tietoa todellisesta lääkkeiden käytöstä tai voinnissa tapahtuvista muutoksista.
Sekä Suomessa että muualla on kehitetty erilaisia lääkehoidon arviointikäytäntöjä, tavoitteena etenkin iäkkäiden monilääkityspotilaiden rationaalisen lääkehoidon edistäminen. Moniammatillinen lääkehoidon kokonaisarviointi (LHKA) on toimintamalli, jossa lääkäri voi hyödyntää farmasian ammattilaisten osaamista potilaan lääkkeiden, lääkeyhteisvaikutusten, lääkitysten asianmukaisuuden, lääkekorvattavuuksien, lääkkeenottotekniikoiden ja -käytön tarkistuksessa sekä lääkeohjauksessa (1). Avoapteekeissa ja sairaaloissa työskentelee noin 200 kokonaisarviointipätevyyden (35 op) suorittanutta farmaseuttia ja proviisoria. Arviointivastuuta jakamalla lääkärin työaikaa säästyy muihin tehtäviin.
Yhteistyöllä rationaalinen lääkitys
Moniammatillinen lääkehoidon kokonaisarviointi LHKA kohdennetaan ensisijaisesti vanhuksiin, joiden lääkehoidossa epäillään olevan riskejä tai ongelmia. Päätöksen arvioinnin käynnistämisestä tekee lääkäri yhdessä potilaan kanssa, mutta arviointia voi ehdottaa myös esimerkiksi hoitaja tai omainen (Liitekuvio 1 artikkelin sähköisessä versiossa, www.laakarilehti.fi > Sisällysluettelot > 18/2016).
Kokonaisarvioinnin käynnistyessä arvioinnin tekevä farmaseutti tai proviisori saa potilaan suostumuksella tutustuttavakseen olennaiset potilastiedot. Niihin perehtymisen jälkeen järjestetään mahdollisuuksien mukaan kotikäynti tai hoitopaikassa tapahtuva keskustelu, jossa selvitetään mm. todellisuudessa käytetyt lääkkeet ja neuvotaan niiden oikeaa käyttöä. Potilaan lisäksi voidaan keskustella hoitohenkilökunnan tai omaisen kanssa. Käytännössä virallinen lääkelista on harvoin vastannut kotihaastattelussa todettua lääkitystä. Lääkärin kannalta tieto ajantasaisesta lääkityksestä on olennainen hoitopäätöksiä tehtäessä.
Keskustelujen jälkeen lääkityskokonaisuuden rationaalisuutta arvioidaan hyödyntäen hoitosuosituksia, kirjallisuutta ja tietokantoja (Renbase, SFINX-Pharao ja apteekkien käytössä oleva vanhusten lääkitysriskien arviointityökalu Salko) (2). Varsinaisessa kokonaisarvioinnissa tarkistetaan, että kaikkien sairauksien hoito on asianmukaista potilaan sairaudet, vointi, ikä ja muut yksilölliset tekijät huomioon ottaen.
Lääkitysten yhteisvaikutukset ja epätarkoituksenmukaiset päällekkäislääkitykset selvitetään. Erityistä huomiota kiinnitetään lääkehaittoihin sekä vanhuksille riskialttiisiin ja vältettäviin lääkkeisiin (3,4) ja lääkityskertymiin. Lääkkeet ja annokset tarkistetaan suhteessa hoitosuosituksiin, hoitovasteeseen ja munuaistoiminnan tasoon. Arviointivaiheen yleisimpiä havaintoja ovat olleet epätarkoituksenmukaiset lääkkeet ja annokset sekä alilääkitys. Kipulääkitykseen liittyviä muutostarpeita on noussut esille paljon, sillä vanhusten kivunhoito on haastavaa (5).
Huomioista ja perusteluista laaditaan kirjallinen yhteenveto, jonka pohjalta keskustellaan lääkärin kanssa. Lääkäri tekee päätökset lääkitysmuutoksista, laboratoriokokeiden tarpeesta ja seurannasta. Hoitajilla ja omaisilla on keskeinen rooli lääkitysmuutosten viemisessä käytäntöön ja potilaan voinnin seuraamisessa, joten heidän läsnäolonsa tapaamisessa on hyödyllistä.
Lääkitys vähenee, tutkimusta tarvitaan
Lääkehoidon kokonaisarvioinnin mallien vaikutuksista on vasta vähän laadukkaita tutkimuksia (1,6,7,8). Niiden mukaan arviointien kautta ratkotaan paljon lääkitysongelmia ja päädytään usein lääkitysmuutoksiin, yleisimmin lääkityksen vähentämiseen. Myös vanhuksille haitalliseksi arvioitujen lääkkeiden käyttöä on saatu vähennettyä. Potilaiden vointiin ja lääkekustannuksiin liittyvät tulokset ovat lupaavia (6). Arvioinneilla on ollut positiivinen vaikutus eräiden potilasryhmien, esimerkiksi sydämen vajaatoimintapotilaiden sairaalaan joutumisen ehkäisyssä (7,8).
Toistaiseksi etenkin Suomessa tehtyjen tutkimusten menetelmät ovat olleet heikkoja eikä LHKA:n vaikutuksista kliinisiin hoitotuloksiin, kuolleisuuteen, sairaalajaksoihin tai laitospäiviin ole lainkaan kotimaisia tutkimuksia. Vaikka haitallisten lääkkeiden käyttöä on saatu vähennettyä, ei ole selvää, vähentääkö tämä esimerkiksi kaatumisia tai kognitiivisia haittoja. Verrattuna lääkekustannussäästöihin näillä vaikutuksilla olisi suuri merkitys terveydenhuollon kuormitukselle ja kustannuksille sekä vanhusten elämänlaadulle. Tutkimuksia aiheesta on käynnissä mm. Lohjalla (9) ja Torniossa (10).
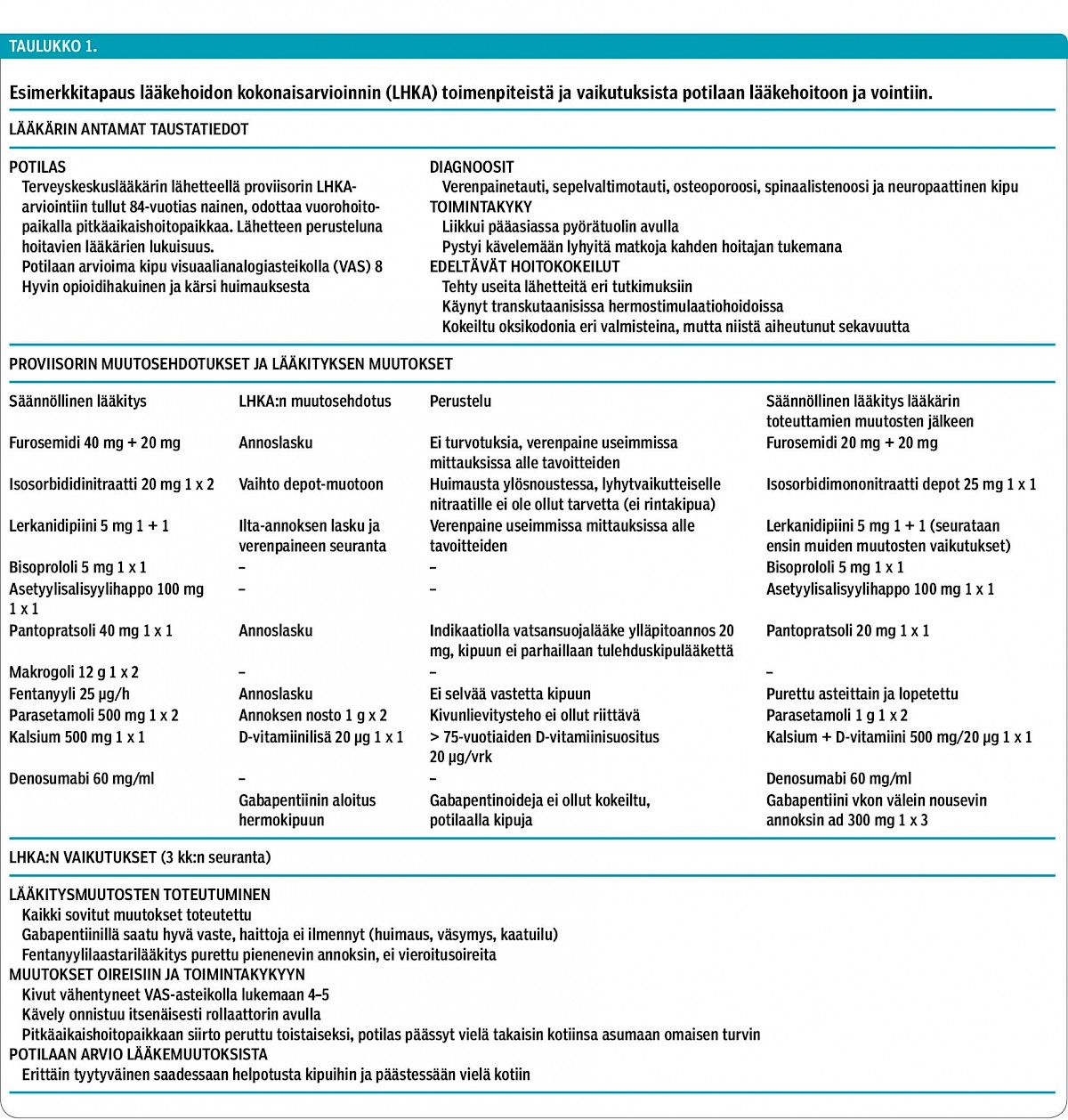
Koska arviointi vie yleensä useita tunteja, sitä ei ole järkevää tehdä kaikille vanhuksille vaan vain niille, jotka siitä todennäköisimmin hyötyvät. Tähän tarkoitukseen on kehitetty arviointilomake, jonka avulla esimerkiksi kotihoidon henkilöstö pystyy helposti seulomaan asiakkaistaan riskialttiit potilaat (11). Yksittäisillä potilailla LHKA:n tulokset voivat olla erinomaisia (taulukko 1).
LHKA-prosessissa on usein mukana myös hoitohenkilökuntaa, ja tämä helpottaa haastavienkin lääkitysmuutosten tekemistä, kun muutosaikatauluista ja seurannan toteutumisesta voidaan varmistua. Jo lääkkeiden todellisen käytön selvittäminen voi ratkaista lääkitysongelmia.
- 1
- Leikola S. Development and application of Comprehensive Medication Review procedure to community-dwelling elderly. Publications Universitas Helsingiensis, 2012. https://helda.helsinki.fi/handle/10138/30203
- 2
- Leikola S, Salimäki J, Teinilä T, Peura S. Salko – lääkityksen tarkistustyökalu apteekeille. Dosis 2013;29:47–53.
- 3
- Dimitrow MS, Airaksinen MSA, Kivelä SL, Lyles A, Leikola SN. Comparison of prescribing criteria to evaluate the appropriateness of drug treatment in individuals aged 65 and older – a systematic review. J Am Geriatr Soc 2011;59:1521–30.
- 4
- American Geriatrics Society 2015 Beers Criteria Update Expert Panel. American Geriatrics Society 2015 Updated Beers Criteria for potentially inappropriate medication use in older adults. J Am Geriatr Soc 2015;63:2227–46.
- 5
- Pitkälä K. Vanhusten kivun hoitoon ei ole hyviä vaihtoehtoja. Suom Lääkäril 2010;65:2064.
- 6
- Leikola S. Mitä lääkehoidon kokonaisarviointien vaikuttavuudesta tiedetään. SIC! Lääketietoa Fimeasta 2012;3:32–5.
- 7
- Jokanovic N, Tan EC, van den Bosch D, Kirkpatrick CM, Dooley MJ, Bell JS. Clinical medication review in Australia: A systematic review. Res Social Adm Pharm 2015, verkossa ensin 9.7.2015. pii: S1551-7411(15)00124-2. doi: 10.1016/j.sapharm.2015.06.007.
- 8
- Viswanathan M, Kahwati LC, Golin CE ym. Medication therapy management interventions in outpatient settings: a systematic review and meta-analysis. JAMA Intern Med 2015;175:76–87.
- 9
- Toivo T, Puustinen J, Airaksinen M. Development of a coordinated, community-based medication management model for home-dwelling aged in primary care (siteerattu 14.1.2016). www.clinicaltrials.gov/ct2/show/NCT02545257
- 10
- Kortejärvi H, Kari H, Laaksonen R, Yliperttula M, Ronkainen J. Omahoitosuunnitelma 2100 (OMA21)-hanke: Lääkehoidon kokonaisarvioinnin ja omahoitosuunnitelman vaikuttavuustutkimus. Dosis 2014;30:240.
- 11
- Dimitrow MS, Leikola SN, Kivelä SL, Passi S, Lukkari P, Airaksinen MSA. Feasibility of a practical nurse administered risk assessment tool for drug-related problems in home care. Scand J Publ Health 2015;43:761–9.