Kehitysvammaiset aikuiset käyttävät paljon lääkkeitä
Palvelukodissa asuvien kehitysvammaisten henkilöiden runsas psyykenlääkkeiden käyttö herättää epäilyn, että näitä lääkkeitä määrätään usein käytösoireisiin. Kun kommunikointi on puutteellista, kehitysvammaisten somaattisetkin oireet näkyvät usein käyttäytymisen muutoksina. Siksi keskushermostoon vaikuttavien lääkkeiden määräämiseen tarvitaan ammattitaitoa ja harkintaa.
Kehitysvammaiset henkilöt muodostavat suurimman yksittäisen vammaisryhmän (1). Kehitysvammadiagnoosi asetetaan lapselle tai nuorelle ICD-10-tautiluokituksen kriteerien perusteella (F70–F73), kun henkilön älykkyysosamäärä jää toistetusti alle 70 psykologin suorittamassa standardoidussa älykkyystutkimuksessa, henkilön adaptiiviset taidot eivät vastaa ikäodotuksia ja vamma on ilmennyt kehitysiässä (2). Kehitysvammaiset tarvitsevat toisten ihmisten apua koko elämänsä ajan ja siksi kehitysvammaisuuden yhteiskunnallinen merkitys on suuri. Suurin osa aikuisikäisistä kehitysvammaisista henkilöistä asuu eritasoisissa palvelukodeissa (3).
Kehitysvamma on oirediagnoosi, eikä siihen ole parantavaa lääkehoitoa. Vaikea-asteiseen kehitysvammaan liittyy lähes aina liitännäisvammoja tai -sairauksia (4), joiden oireita pyritään lievittämään lääkkein ja kuntoutusmenetelmien avulla.
Tämän hankkeen tavoitteena oli kartoittaa palvelukodeissa asuvien kehitysvammaisten aikuisten pitkäaikaista lääkehoitoa.
Tutkimusaineisto (n = 253, ikäjakauma 20–80 v) koostuu kahdesta toistaiseksi julkaisemattomasta alueellisesta aineistosta, joiden yhteydessä tutkimushenkilöiden lääkitykset kirjattiin. Ensimmäinen on varsinaissuomalainen aineisto (n = 122, 66 miestä ja 56 naista). Se koottiin lääkinnällisiin vuositarkastuksiin perustuvaan terveydentilatutkimukseen liittyen (Tommi Salokivi). Toinen on pohjoispohjalainen aineisto (n = 131, 71 miestä ja 60 naista), jossa tutkimushoitaja kartoitti kuuden kunnan asumisyksiköiden asukkaiden muistisairausoireita (Maria Arvio). Varsinaissuomalainen hanke arvioitiin erityishuoltopiirin johtoryhmässä ja suoritetaan rekisteritutkimuksena. Pohjoispohjalainen hanke arvioitiin Oulun yliopiston eettisessä toimikunnassa. Molempien aineistojen tutkimushenkilöt tai heidän edustajansa allekirjoittivat tutkimussuostumuksen.
Keskushermostoon vaikuttavia lääkkeitä eniten käytössä
Tutkittavista 26 % oli lievästi, 35 % keskivaikeasti, 26 % vaikeasti ja 13 % syvästi kehitysvammaisia. Tutkimushetkellä 240:llä (94 %) oli pitkäaikainen lääkitys. Nuorimpaan ikäryhmään kuuluvilla (20–29-vuotiaat) oli käytössään keskimäärin 2,7 lääkettä ja vanhimpaan ikäryhmään kuuluvilla (70–80-vuotiaat) keskimäärin 8,1 lääkettä.
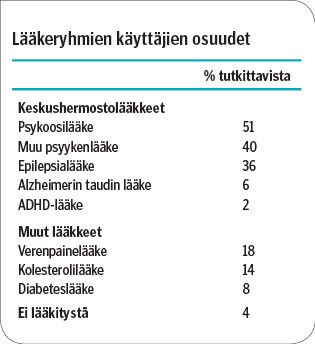
Suomessa eniten käytetty lääkeryhmä ovat sydän- ja verisuonisairauksien lääkkeet, toisena tulevat ruoansulatuselinten sairauksien, kolmantena aineenvaihduntasairauksien (kuten diabetes ja kilpirauhasen toiminnan häiriöt) lääkkeet ja vasta neljäntenä hermostoon vaikuttavat lääkkeet (5). Tässä aineistossa keskushermostolääkkeet olivat yleisimmät ja toiseksi yleisimmät olivat aineenvaihduntasairauksien lääkkeet.
Nuorimmassa ikäryhmässä 25 % käytti epilepsialääkkeitä, 61 % psyykenlääkitystä ja 52 % somaattista lääkitystä; vastaavat osuudet vanhimmassa ikäryhmässä olivat 22 %, 83 % ja 94 %. Koko tutkimusryhmässä joka toinen tutkimushenkilö käytti psykoosilääkettä ja lähes joka toinen muuta psyykenlääkettä ja joka kolmas epilepsialääkkeitä. Lääkkeiden käytössä ei ollut eroa sukupuolen mukaan.
Tutkittavat olivat elämänsä aikana asuneet useissa eri yksiköissä ja asioineet useiden eri lääkärien vastaanotoilla. Lääkitysten aloitusajankohdat ja aiheet jäivät monen kohdalla avoimeksi. Aineistomme koostui aikuisista; vanhin tutkimushenkilö oli 80-vuotias. Jo ikärakenteenkin vuoksi lääkityshistorian selvittäminen luotettavasti oli mahdotonta. Lisäksi vuosikymmeniä aiemmin tehty psykiatrinen diagnoosi ei ole luotettava.
Epilepsiadiagnoosi löytyi lähes kaikilta epilepsialääkkeen käyttäjältä, mutta ajankohtaisia psykiatrisia tai neuropsykiatrisia diagnooseja emme onnistuneet kartoittamaan. Monella oli raportoitu käyttäytymisen pulmia, ja vaikutelmana oli, että monelle tutkittavista psyykenlääke oli määrätty käyttäytymisen pulmien vuoksi.
Vuorovaikutusongelmat voivat johtaa lääkityskierteeseen
Kehitysvammaisten henkilöiden lääkehoidon toteuttaminen on haastavaa. Epilepsiadiagnostiikka perustuu potilaan ja silminnäkijöiden kuvauksen ohella kohtausten videointiin, EEG-tutkimukseen ja pään kuvantamislöydökseen. Psykiatrisessa diagnostiikassa sen sijaan potilaan oma ja lähi-ihmisten kuvaus ovat tärkeimmät työkalut. Kun ymmärrys- ja kommunikaatiotaidot ovat puutteelliset, henkilö ei useinkaan osaa kuvata oireitaan ja tuntemuksiaan. Niinpä somaattiset ja psyykkiset oireet ilmenevät usein käytöksen muutoksena.
Käytösoireita hoidetaan usein psyykenlääkkeillä, koska keskusteluun ja vuorovaikutukseen perustuva terapeuttinen työskentely onnistuu vain lievästi kehitysvammaisten kanssa. Lisäksi ammattilaisten tieto, koulutus ja osaaminen käyttäytymiseen vaikuttavista tekijöistä ja ensisijaisista hoitomenetelmistä on puutteellista (6).
Pulmallista on myös se, että kehitysvammainen henkilö ei aina kykene kuvaamaan lääkkeen aiheuttamia haittavaikutuksia, kuten närästystä, ja itse lopettamaan haitallista lääkitystä. Lähi-ihmiset saattavat pitää käytösoireena ilmenevää haittavaikutusta merkkinä riittämättömästä vasteesta lääkitykseen, ja tämä johtaa lääkityksen tehostamiseen ja vähitellen lääkityskierteeseen.
Kehitysvammainen henkilö tarvitsee toisten ihmisten apua halki elämän, ja olosuhteet voivat altistaa käytöspulmille. Ryhmäkodissa asuminen voi olla haastavaa. Henkilökunta vaihtuu kolmasti vuorokauden aikana, eikä auttajia ja viereisessä huoneessa asuvaa ja samassa keittiössä ruokailevaa henkilöä voi itse valita. Kehitysvammaisen henkilön on "tultava toimeen" kaikkien lähi-ihmisten kanssa. Toisaalta asumisyksiköissä toimii koulutettu henkilökunta ja periaatteessa lääkevasteen seurannan kehittäminen on mahdollista.
Tutkimuksemme haastaa aiempaa huolellisempaan harkintaan, kun keskushermostoon vaikuttavia lääkkeitä määrätään henkilöille, joilla kehitysvammadiagnoosi. Kehitysvammalääketieteeseen perehtyneen lääkärin konsultaation mahdollisuudet vaihtelevat maakunnittain. Kehitysvammalääketieteen palvelujen saannin turvaaminen tuleviin sote-keskuksiin on äärimmäisen tärkeää.
Maria Arvio, Jarmo Körkkö, Tommi Salokivi, Seija Aaltonen: Ei sidonnaisuuksia.
- 1
- Westerinen H, Kaski M, Virta L, Almqvist F, Iivanainen M. Prevalence of intellectual disability: a comprehensive study based on national registers. J Intellect Disabil Res 2007;51(Pt 9):715–25.
- 2
- Tautiluokitus ICD-10, 3. painos. WHO.
- 3
- Vesala HT. Kehitysvamma-alan lähityöntekijöiden ammatti-identiteetti ja työhyvinvointi laitoshoidon lakkauttamisprosessissa. Seurantatutkimuksen loppuraportti. Helsingin ASU-hanke. Espoo: Kehitysvammaliiton tutkimuksia 10, 2020.
- 4
- Arvio M, Sillanpää M. Prevalence, aetiology and comorbidity of severe and profound intellectual disability in Finland. J Intellect Disabil Res 2003;47(Pt 2):108–12.
- 5
- STL, Suomen lääketilasto 2018. Fimea, Kela.
- 6
- Ji NY, Findling RL. Pharmacotherapy for mental health problems in people with intellectual disability. Curr Opin Psychiatry 2016;29:103–25.