Mutkat suoriksi Kuinka välttää hoitovirheet värttinäluun alaosan murtumissa?
Rannemurtuman diagnostiikan hallitseminen auttaa tunnistamaan epästabiilit murtumat jahelpottaa päätöstä hoitolinjasta.
Tapaus 1: rannemurtuma mutkistuu
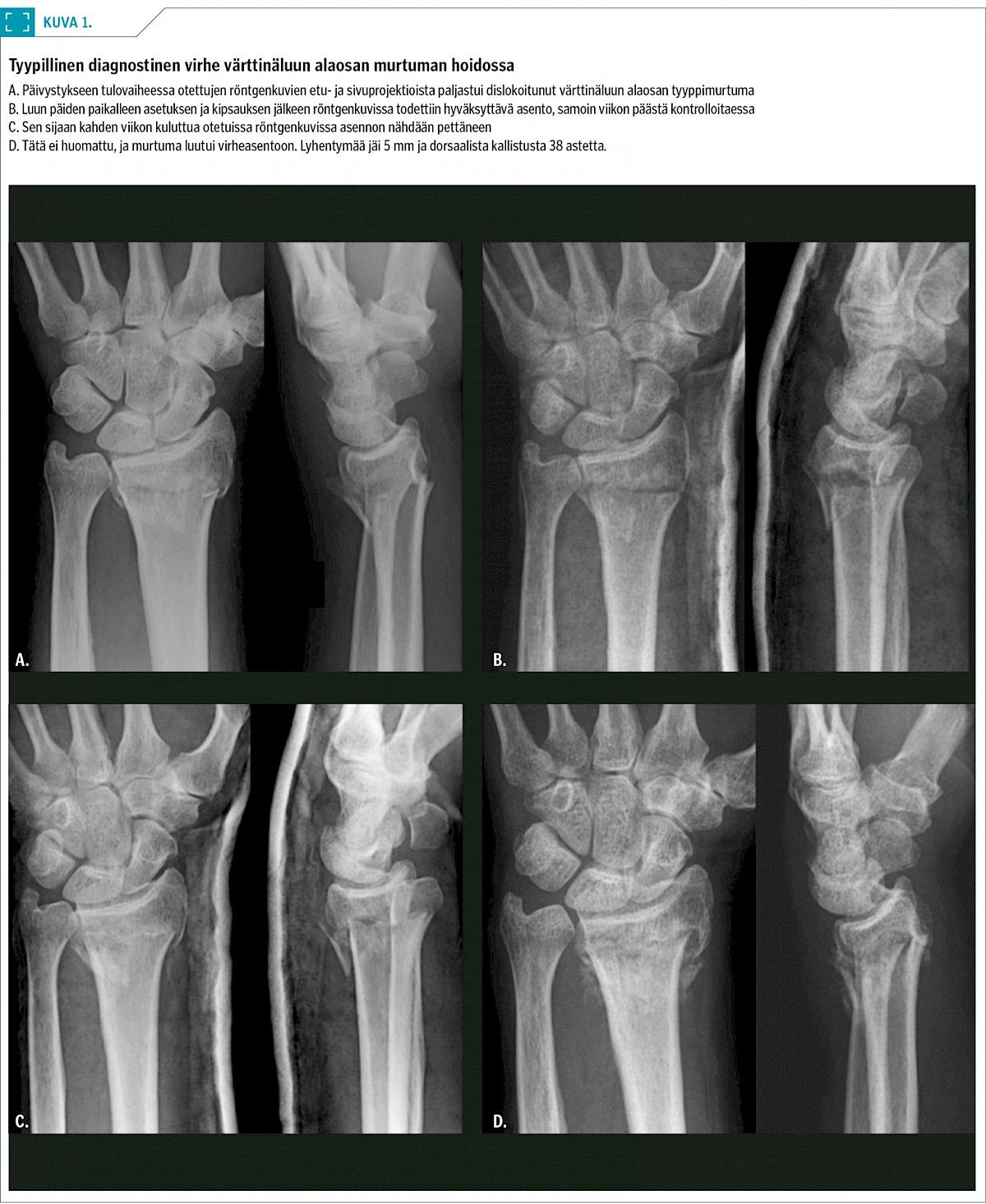
Aiemmin terve 60-vuotias oikeakätinen kokki kaatui ja loukkasi oikean ranteensa koiran kiskaistessa talutushihnaa. Hoitoyksikössä miehellä todettiin värttinäluun alaosan tyyppimurtuma (Collesin murtuma). Normaaliin tapaan murtuma puudutettiin, luun päät vedettiin paikoilleen ja ranne kipsattiin. Murtuman asento kontrolloitiin viikon kuluttua, ja se oli säilynyt hyväksyttävänä. Seuraavan kerran kontrolloitaessa (kahden viikon kuluttua murtumasta) asento oli kuitenkin pettänyt. Tätä ei huomattu. Kipsihoitoa jatkettiin sillä seurauksella, että murtuma luutui virheasentoon, mikä aiheutti potilaalle kipuja ja hankalan toiminnallisen haitan. Sairausloma pitkittyi, ja virheasento jouduttiin korjaamaan myöhemmin leikkaamalla (kuva 1).
Pohdinta
Värttinäluun alaosan murtumat ovat aikuisväestön yleisimpiä murtumia (1). Niitä on noin 15 % kaikista ensiavussa hoidetuista murtumista (2), ja ilmaantuvuuden on arvioitu olevan 258/100 000 henkilövuotta (3). Vuosittain näitä murtumia hoidetaan Suomessa siis noin 13 000 – keskimäärin noin 40 murtumaa vuorokaudessa.
Hiljattain julkaistussa tutkimuksessa arvioitiin värttinäluun alaosan murtumien hoitoon liittyviä potilasvahinkoja Suomessa (4). Tutkimuksessa analysoitiin viiden vuoden ajalta kaikki Potilasvakuutuskeskuksen potilasvahinkorekisteriin ilmoitetut, korvatut potilasvahingot. Tulokset osoittivat, että diagnostiset virheet olivat yleisin komplikaatioon johtava haittatapahtuma. Ne käsittivät noin kolmanneksen kaikista analysoiduista haittatapahtumista. Virheistä tyypillisin oli se, ettei hoitava lääkäri huomannut murtuman huonoa asentoa ensikäynnillä tai asennon pettämistä seurantakäynnillä.
Värttinäluun alaosan murtumat kontrolloidaan kliinisradiologisesti 1, 2 ja 5 viikon kohdalla murtumasta. Näillä käynneillä on ensiarvoisen tärkeää reagoida murtuman asennon pettämiseen – juuri sitä varten kontrollit järjestetään. Hoitavan lääkärin tulisi aina katsoa ja arvioida röntgenkuvat itse eikä luottaa pelkästään radiologin lausuntoon. Asentokriteereiden (5) täyttymisen arvioimiseksi hoitavan lääkärin pitää osata mitata ja arvioida ranteen röntgenkuvista tiettyjä perusasioita kuten "lyhentymä", "dorsaalinen kallistus" ja "inklinaatiokulma" (kuva 2).
Edellä mainitussa haittatapahtumia kartoittaneessa tutkimuksessa (4) havaittiin, että ns. päätöksentekovirheet olivat verrattain yleisiä. Murtuman huono tai pettänyt asento kyllä huomattiin, mutta se hyväksyttiin, vaikka hoitolinjaa olisi hyvän hoitokäytännön mukaan pitänyt muuttaa. Yhteensä diagnostisista ja päätöksenteon virheistä aiheutui jopa 50 % kaikista värttinäluun alaosan murtumien ("rannemurtumien") potilasvahingoista Suomessa.
Potilasturvallisuuden kehittämisen työkaluja
Murtumiin liittyviä hoitovahinkoja voidaan ehkäistä eri menetelmillä, kuten tarkistuslistoilla (6) ja potilasasiakirja-analyysillä (7,8). Avuksi saataneen diagnostisen informaatioteknologian kehittyessä myös tekoäly (9) ja uudenlaisia laskentaohjelmistoja (10). Ennen kuin uusi teknologia on laajamittaisesti käytössä, värttinäluun alaosan murtumia hoitavan lääkärin tulee osata diagnosoida ja tehdä hoitopäätös itsenäisesti. Taulukkoon 1 on koottu keinoja, joiden avulla lääkäri tai hoitoyksikkö voi välttää hoitovirheitä.
Mitä viisas oppii
Värttinäluun alaosan murtumat ovat yleisimpiä päivystyksessä hoidettavia murtumia. Kliinikon täytyy osata tulkita ja mitata röntgenkuvia myös itse, ja hoidon aikana otettuja kuvia tulee verrata toisiinsa.
Tarkistuslistojen käytön on todettu vähentävän diagnostisia virheitä päivystyspoliklinikoilla.
Valtaosa värttinäluun murtumista voidaan hoitaa konservatiivisesti. Tärkeää on kuitenkin osata tunnistaa epästabiilit, mahdollisesti leikkaushoitoa vaativat murtumat.
- 1
- Singer BR, McLauchlan GJ, Robinson CM ym. Epidemiologyof fractures in 15,000 adults:the influence of age and gender.J Bone Joint Surg Br 1998;80:243–8.
- 2
- Chung KC, Spilson SV. The frequency and epidemiology of hand and forearm fractures in the United States. J Hand Surg Am 2001;26:908–15.
- 3
- Flinkkilä T, Sirniö K, Hippi M ym. Epidemiology and seasonal variation of distal radius fractures in Oulu, Finland. Osteoporos Int 2011;22:2307–12.
- 4
- Sandelin H, Waris E, Hirvensalo E ym. Patient injury claims involving fractures of the distal radius.Acta Orthop 2018;89:240–45.
- 5
- Suomalaisen Lääkäriseuran Duodecimin, Suomen Fysiatriyhdistys ry:n, Suomen Käsikirurgiyhdistys ry:n ja Suomen Ortopediyhdistys ry:n asettama työryhmä. Värttinäluun alaosan murtuma (rannemurtuma). Käypä hoito -suositus 24.5.2016.www.kaypahoito.fi
- 6
- Graber ML, Sorensen AV, Biswas J ym. Developing checklists to prevent diagnostic error in Emergency Room settings. Diagnosis (Berl) 2014;1:223–31.
- 7
- Bhise V, Sittig DF, Vaghani V ym. An electronic trigger based on care escalation to identify preventable adverse events in hospitalised patients. BMJ Qual Saf 2018;27:241–6.
- 8
- Olin K, Pekonen A, Roine RP ym. Turvallisuusriskejä kannattaa etsiä myös potilasasiakirja-analyysillä. Suom Lääkäril 2018;73:2433–4.
- 9
- Erickson BJ, Korfiatis P, Akkus Z ym. Machine learning for medical imaging. Radiographics 2017;37:505–15.
- 10
- HUS. Tiedote 30.8.2017. Luunmurtumien hoidon optimointia kliinisessä työssä. www.hus.fi/hus-tietoa/uutishuone/Sivut/Luunmurtumien-hoidon-optimointia-kliinisess%C3%A4-ty%C3%B6ss%C3%A4.aspx