Poski turvoksissa, suu ei aukea: akuutit hammasperäiset infektiot
• Akuutissa hammasperäisessä infektiossa ensisijaista on infektiofokuksen tehokas hoito.
• Vaikean hammasperäisen infektion tunnusmerkkejä ovat äkillisesti kehittynyt suun avausrajoitus, nielemis- ja hengitysvaikeus, suunpohjan turvotus sekä yleisoireet kuten kuume.
• Vaikeasti infektio-oireinen potilas tulee lähettää sairaalahoitoon.
• Ensisijaiset mikrobilääkkeet hammasperäiseen infektioon ovat penisilliini ja metronidatsoli.

Akuutit hammasperäiset infektiot, joihin liittyy kasvojen ja kaulan alueen turvotus, saatetaan mieltää nykypäivänä harvinaiseksi tautitilaksi. Kuitenkin ne ovat päivystysluonteista hoitotyötä tekevissä suunhoitoyksiköissä arkipäivää. Suun terveyspalvelujen saatavuuden ja hampaiden hoidon kulttuurin muutosten seurauksena nykyään vanhenemme omat hampaat suussa. Hampaattomuus onkin vähentynyt 2000-luvulla selvästi (1). Omat hampaat suussa lisäävät myös hammasperäisiä vaivoja ja niiden mukanaan tuoma hoidon tarve kasvaa.
Tutkimusten mukaan 10 % suomalaisista aikuisista potee voimakasta ja 30 % jonkinasteista hammashoitopelkoa. Kova hammashoitopelko on yhteydessä myös epäsäännölliseen hoidossa käymiseen, puutteellisiin suun omahoitotottumuksiin ja tupakointiin (2). Potilaat hakevat apua hammaslääketieteellisiin ongelmiin toisinaan lääkärin vastaanotolta. Syitä lääkäriin hakeutumiseen hammasperäisen tulehdusoireilun vuoksi ovat mm. tietämättömyys, palvelujen saatavuuden vaikeus tai hammashoitopelko.
Tässä artikkelissa käsitellään hammasperäisiä akuutteja infektioita, niiden tunnistamista, erotusdiagnostiikkaa ja hoitoa. Tavoitteena on myös perehdyttää lääkärilukija tunnistamaan tilanteet, joissa hammasinfektio vaatii sairaalahoitoa perinteisen hammaslääketieteellisen hoidon sijaan.
Etiologia
Karies vaurioittaa hampaan kovakudosta. Hoitamattomana se voi edetä hampaan ytimeen eli pulpaan asti, ja hammas voi mennä nekroosiin. Syvä karies voi ilmetä lisääntyvänä hampaan kylmän- tai kuumanarkuutena ja purenta-arkuutena, tai se voi olla täysin oireeton. Hampaan pulpasta tulehdus voi edetä juurikanavia pitkin juuren kärkeen ja apikaalialueelle sitä ympäröivään leukaluuhun.
Akuutti apikaalinen parodontiitti voi kehittyä nopeasti. Siinä jo hampaan koskettaminen aiheuttaa voimakkaan kivun. Toisinaan hampaan pulpasta edennyt tulehdus voi aiheuttaa kroonisen apikaalisen parodontiitin, joka on tyypillisesti vähäoireinen. Se havaitaan esimerkiksi sattumalöydöksenä muuta luurakennetta tummempana alueena hampaan juurenkärjen alueella (kuva 1). Se voi kuitenkin akutisoitua ja levitä edelleen luukalvon läpi pehmytkudoksiin muodostaen märkäpaiseen.
Hampaan kiinnityskudossairauksista ientulehdus on ohimenevä tulehdustila, joka ilmenee verenvuotona ikenistä. Parodontiitissa puolestaan tulehdusprosessi on edennyt johtaen hampaan kiinnityksen heikkenemiseen. Se voi johtaa syventyneiden ientaskujen syntymiseen ja luukatoon hampaan ympärillä sekä edelleen hampaan liikkuvuuden lisääntymiseen ja pahimmillaan hampaan irtoamiseen.
Perikoroniitilla tarkoitetaan osittain tai kokonaan puhjenneen hampaan, useimmiten viisaudenhampaan kruunua ympäröivän pehmytkudoksen tulehdusta. Akuutteja hampaan kiinnityskudoksen infektioita ovat mm. parodontaalipaise ja nekrotisoiva ulseratiivinen gingiviitti (NUG) (3).
Ilmaantuvuus
Suun krooniset infektiosairaudet, karies ja parodontiitti, ovat hyvin yleisiä suomalaisessa aikuisväestössä. Terveys 2011 -tutkimuksen mukaan kariesta sairasti Pohjois-Suomessa ja Helsingin seudulla joka viides hampaallinen (14 % naisista ja 28 % miehistä). Iensairauksia – siis vähintään yksi syventynyt (yli 4 mm) ientasku ainakin yhdessä hampaassa – oli kahdella kolmasosalla hampaallisista (56 %:lla naisista ja 70 %:lla miehistä). Sekä karies että parodontiitti ovat yleisempiä yli 75-vuotiailla verrattuna nuorempiin aikuisväestöryhmiin (1).
Useimmin sattumalöydöksenä todettavaa kroonista, oireetonta periapikaalista parodontiittia esiintyy suomalaisesta aikuisväestöstä noin joka neljännellä ja vanhemmissa ikäluokissa (60–78-vuotiaat) noin kolmasosalla hampaallisista (9). Osittain puhjenneen viisaudenhampaan perikoroniitti liittyy 95 %:ssa tapauksista alaviisaudenhampaaseen, ja sitä todetaan useimmiten 16–30-vuotiailla (10).
Edetessään pään ja kaulan alueella nämä krooniset suun infektiot voivat aiheuttaa vakavan hammasperäisen infektion, joka voi kehittyä henkeä uhkaavaksi paikalliseksi tai yleistyneeksi infektioksi. Vakavien, sairaalahoitoa vaativien hammasperäisten infektioiden ilmaantuvuus on tutkimusten perusteella 1,5–7,2/100 000/v. Hammasperäisiin yleistyneisiin infektioihin liittyvän kuolleisuuden on arvioitu olevan noin 0,2/100 000/v (11).
Infektion leviäminen
Hammasperäisen infektion akutisoitumisen taustalla voi olla apikaalinen parodontiitti, perikoroniitti, parodontiitti tai kirurginen toimenpide, kuten hampaan poisto. Tavanomaisin infektioreitti on juurikanava ja sitä myöten syntyvä apikaalinen parodontiitti. Keskeneräinen juurihoito voi olla riskitekijä sairaalahoitoa vaativan hammasperäisen infektion syntymiselle, mutta useimmiten hammasperäisen infektion taustalla on hoitamaton hampaisto (4).
Märkäiset hammasperäiset infektiot ovat yleensä suun normaalimikrobiston aiheuttamia sekainfektioita. Tavallisimpia viljelylöydöksiä ovat aerobiset tai anaerobiset grampositiiviset streptokokit (viridans-streptokokit) ja anaerobiset gramnegatiiviset sauvabakteerit, mm. Prevotella-, Fusobacterium- ja Eubacterium-lajit (5).
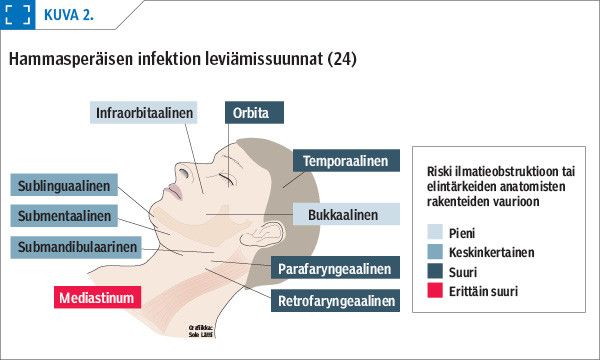
Hammasperäinen infektio voi levitä paikallisesti tai veriteitse aiheuttaen vaikeita yleisinfektioita tai etäinfektioita. Tavallisin suuperäinen etäinfektio on endokardiitti, mutta suun bakteerit voivat aiheuttaa myös keuhko- ja aivoabsesseja (6). Paikallisesti luuston, lihasten ja faskioiden muodostamien anatomisten tilojen ohjaamana infektio pyrkii leviämään alueelle, jossa kudosten luoma vastus on pienin (kuva 2). Infektion leviämisen suunnan määrää yleensä hampaan juuren kärkeä ympäröivän luun paksuus ja luun perforaatiokohdan suhde lihasten kiinnityskohtiin. Infektiot leviävät ensisijaisesti primaarisiin fokusten viereisiin aitioihin ja niistä edelleen syvempiin aitioihin (kuva 3).
Näin ollen yläleuan hampaiden infektiot leviävät usein bukkaalisesti vestibulaaritilaan, palatinaalisesti, infraorbitaalisesti, infratemporaalisesti tai pterygomandibulaaritilaan. Infektio voi levitä myös poskionteloon aiheuttaen märkäisen sinuiitin. Alaleuassa infektiot voivat levitä bukkaalisesti tai linguaalisesti. Mylo-hyoideus-lihas jakaa alaleuan linguaalipuolelle leviävät infektiot sublinguaalisiin tai submandibulaarisiin infektioihin. Bukkaalisuuntaan leviävät alaleuan infektiot etenevät bukkaaliaitioon tai submasseter-tilaan ja hoitamattomana niistä edelleen syvään temporaaliaitioon ja lateraaliseen nielukarsinaan. Alaviisaudenhampaan perikoroniitti tai postoperatiivinen infektio leviää usein pterygomandibulaaritilaan. Hoitamattoman hammasperäisen infektion leviämisestä voi seurata hengenvaarallisia, vaikkakin harvinaisia tiloja, kuten nekrotisoiva faskiitti, mediastiniitti, sinus cavernosus -tromboosi ja Ludwigin angiina (7,8).
Kliininen tutkiminen
Epäiltäessä hammasperäistä infektiota on suositeltavaa arvioida potilaan yleistila rekisteröimällä vitaalielintoiminnot, tilan vaikeusasteen mukaan. Kohonnut ruumiinlämpö yli 38,3 ˚C, verenpaineen muutokset, lisääntynyt syketaajuus (100/min) ja lisääntynyt hengitystiheys (yli 20/min) voivat olla merkki yleistyneestä infektiosta. Pienentynyt happisaturaatio (SpO2 alle 95 %), sekä nielemis- tai hengitysvaikeus aiemmin terveellä potilaalla voivat johtua ilmatilan ahtautumisesta. Tajunnantason heikentyminen sekä orientaatio tai puhevaikeudet tulee huomioida (12).
Potilaan kliininen tutkimus aloitetaan ekstraoraalisesti. Potilasta pyydetään kääntämään päätään sivuille sekä taivuttamaan taakse ja tuomaan leuan rintaan. Pään ja kaulan alueen asymmetriat, turvotukset ja ihon punoitus havainnoidaan ja palpaatio ulotetaan temporaaliseudulta solisluutasolle saakka. Esimerkiksi alaleuan poskihampaasta peräisin olevassa infektiossa alaleukaluun leukakulma ja alareuna voivat olla tulehduksen aiheuttaman kudosturvotuksen vuoksi tuntumattomissa.
Tuntopuutokset ja puolierot kasvohermon toiminnassa rekisteröidään. Suunpohja voi olla vaikean submandibulaarisen infektion seurauksena lautamaisen kova. Se pitääkin palpoida aina kaksin käsin siten, että toisen käden sormi viedään suunpohjaan suun sisäpuolella ja toinen suun ulkopuolella (kuva 4 A).
Intraoraalisessa tutkimuksessa suun avauslaajuus rekisteröidään. Tavanomaisesti suu aukeaa aikuisella helposti noin 40 mm, mutta tulehduksen aiheuttaman kudosturvotuksen ja puremalihasten spasmin vuoksi voi syntyä trismus, jossa suun avaus on rajoittunut. Tämän voi todeta sormitestillä: Jos suu aukeaa niin, että kolme sormea mahtuu ylä- ja alaetuhampaiden väliin, suun avauslaajuus on normaali. Jos etuhampaiden väliin mahtuu vain yksi tai kaksi sormea, suun avaus on syystä tai toisesta rajoittunut. Rajoittunut suun avaus voi olla merkki vaikeasta hammasperäisestä infektiosta.
Intraoraalisesti hammasharjanteiden sekä poskien ja huulten limakalvon väliin jäävä sulkusalue tutkitaan, ja turvotukset, fistelinmuodostus ja palpaatioarkuudet huomioidaan. Normaalisti potilas pystyy työntämään kielensä suusta ulos ja liikuttelemaan sitä sivuille, mutta sublinguaalipaiseen vuoksi kielen liikkeet voivat olla rajoittuneet tai kieli ei mahdu lepäämään paikallaan suunpohjassa. Suunielu inspektoidaan ja mahdolliset asymmetriat tai uvulan deviaatio havainnoidaan ja samalla suljetaan pois tonsilliitin mahdollisuus.
Hammasharjanteista rekisteröidään infektiofokukset, kuten pahoin karioituneet, lohjenneet tai osittain puhjenneet hampaat. Usein akuutit infektiofokushampaat voivat olla puruarkoja ja koputusarkoja ja liikkuvuus voi olla lisääntynyt. Hampaiden koputusarkuutta voi testata koputtamalla hammasta kevyesti kovalla instrumentilla (esim. atuloiden varsi) ja liikkuvuutta ottamalla hampaan kruunu sormen ja kovan instrumentin väliin otteeseen ja liikuttamalla kevyesti (kuva 4 B) (3,8,11,12)
Täydentävät tutkimukset
Kliinisen tutkimuksen lisäksi potilaan hoidossa tarvitaan todennäköisesti täydentäviä tutkimuksia, kuten radiologisia tutkimuksia ja myös laboratoriotutkimuksia, infektion vaikeusasteen mukaan (3,12).
Ensilinjan radiologinen tutkimus hammasperäistä infektiota epäiltäessä on leukojen alueen panoraamatomografia (PTG). Se voidaan tehdä helposti perusterveydenhuollossakin, ja tutkimuksen perusteella saadaan hyvä yleiskuva hampaiston terveydentilasta. Vakavan ja etenevän infektion diagnostiikassa ensisijaisia tutkimuksia ovat magneettikuvaus ja varjoainetehosteinen TT-tutkimus (13).
Infektion vaikeusasteen arviointiin voidaan tarvita verikokeita. Käyttökelpoisimmat tutkimukset ovat perusverenkuva, CRP ja lasko. Vakavassa infektiossa P-CRP on yli 50 mg/l ja leukosyyttimäärä yli 10 x 109/l. CRP voi kirurgisen toimenpiteen seurauksena kohota edelleen, vaikka infektio itse olisi jo parantumassa. Se kuitenkin palautuu normaalille tasolle nopeasti tilanteen rauhoituttua (11).
Diabeetikkojen ja ylipainoisten potilaiden määrän lisääntyessä veren glykolysoituneen hemoglobiinin mittaus voi olla hyvä apukeino potilaan infektio- ja komplikaatioriskin arvioimisessa. Erityisesti labiili diabetes perussairautena on merkittävä hammasperäisen infektion yleistymiselle ja vaikeutumiselle altistava tekijä (15).
Hoito
Hammasperäisen infektion tärkein ja ensisijainen hoito on infektiopesäkkeen mahdollisimman varhainen ja tehokas operatiivinen hoito. Paikallisissa hammasinfektioissa infektiofokushampaan poisto tai muu hammaslääketieteellinen hoito, kuten juurihoito, saattaa olla riittävä. Jos infektoituneen hampaan hoidolla ei saada märkäkertymää purkautumaan, tulee myös märkäpaise avata kirurgisesti.
Vakavissa ja etenevissä infektioissa mikrobilääkehoito on tarpeen kirurgisen intervention lisäksi. Käypä hoito -suosituksen mukaisesti hammasperäisten infektioiden ensisijainen mikrobilääkehoito on V-penisilliini yhdistettynä metronidatsoliin. Toissijaisia vaihtoehtoja ovat amoksisilliini yhdistettynä metronidatsoliin tai amoksisilliini-klavulaanihappo. Penisilliiniallergisille suositellaan kefaleksiinia yhdistettynä metronidatsoliin ja potilaille, jotka ovat saaneet penisilliinistä anafylaktisen reaktion, suositellaan klindamysiiniä (11).
Pelkkä antibioottihoito ei koskaan ole riittävä hoito, vaikka erityisesti pelkopotilaat haluavat sitä hakeutuessaan yleislääkärin vastaanotolle hammaslääkärin sijasta.
Vakavan infektion tunnusmerkit ja hoitopaikan valinta
Lähtökohtaisesti hammasperäiset infektiot hoidetaan perusterveydenhuollossa hammaslääkärin vastaanotolla. Kuitenkin toisinaan potilaat hakeutuvat lääkäripäivystykseen ja oikea hoitopaikka valitaan taudinkuvan perusteella.
Jos tulehdus on paikallinen eikä potilaalla ole yleisoireita tai yleistyneelle infektiolle altistavaa, sairaudesta tai lääkityksestä johtuvaa immunosuppressiota, potilas ohjataan hammaslääkäripäivystykseen, joka on nykyisin järjestetty ympärivuorokautisena. Jos taas potilaalla on vakavan infektion tunnusmerkkejä, tulee konsultoida tai lähettää potilas herkästi sairaalaan ensisijaisesti suu- ja leukakirurgin tai korva-, nenä- ja kurkkutautien erikoislääkärin arvioon (taulukko 1).
Hyvin tunnettuja tekijöitä, jotka liittyvät suureen riskiin saada syvä kaulainfektio hammasperäisen infektion jatkumona, ovat kuume, kaulan turvotus, hengitysvaikeus, nielemisvaikeus, suun avausrajoitus (trismus), leukosytoosi ja kohonnut CRP-arvo (12). Syvän kaulainfektion riski on väistämättä olemassa etenkin tilanteissa, joissa hammasperäinen infektio on lähtöisin alaleuan hampaasta ja tilaan liittyy paiseen muodostusta (7).
Rajasuon ym. tutkimuksessa (16) analysoitiin Mikkelin keskussairaalaan vuosina 2007–2009 lähetetyt suun, nielun ja kaulan infektiot jälkikäteen. Tutkimuksen mukaan yleisimpiä olivat nielurisatulehdus (27 %), kurkkupaise (25 %), hammasperäiset tulehdukset (20 %), sekä sylkirauhastulehdukset (9 %). Valtaosa potilaista tarvitsi joko välittömästi tai seuraavana päivänä tehdyn toimenpiteen, kuten leuanalus- tai kaulapaiseen avauksen ja kanavoinnin ja hampaiden poistoja. Velhonojan ym. hiljattain julkaistussa retrospektiivisessä tutkimuksessa 10 vuoden ajalta syvistä kaulan infektioista 44,8 %:ssa todettiin hammasperäinen syy (17).
Yhdessä retrospektiivisessä tutkimuksessa potilailla, jotka joutuivat sairaalahoitoon hammasperäisen infektion vuoksi, merkittävästi suurentunut CRP-arvo (keskiarvo 223) ja huomattava leukosytoosi (keskiarvo 18) ennustivat pitkittynyttä sairaalahoidon tarvetta (yli 10 vuorokautta) ja useisiin aitioihin levinnyttä infektiota. Näin ollen laboratoriotutkimuksin voidaan arvioida sairaalahoidon tarvetta ja kestoa (18).
Käypä hoito -suositukseen liittyvän näytönastekatsauksen mukaan vaikeat perussairaudet, korkea ikä, immuunivastetta heikentävät sairaudet ja hoidot ilmeisesti altistavat hammasperäisen infektion yleistymiselle ja vaikeutumiselle (näytön aste B, kohtalainen tutkimusnäyttö) (15). Kuitenkin on myös todettu, että vaikeat hammasperäiset infektiot ovat pääasiassa työikäisten, jopa aiemmin terveiden potilaiden tauti. Niihin voi liittyä hoitoon hakeutumisen viivettä, huonoa suun terveyttä tai hiljattain tehty hammastoimenpide (8,19).
Hammasperäiset infektiot voivat edetessään johtaa henkeä uhkaaviin komplikaatioihin, kuten mediastiniittiin, septiseen sokkiin, ilmatietukokseen tai syvään kaulalaskimon tromboosiin. On pääasiassa kaksi syytä, jotka vaikuttavat syvän kaulainfektion leviämiseen edelleen mediastinumiin: kaulan faskioiden muodostama lähes suljettu yhtenäinen tila sekä painovoiman ja hengityksen aiheuttama rintaontelon alipaine. Mediastiniitin varhainen kliininen diagnostiikka on haastavaa, joten radiologisilla tutkimuksilla on tärkeä merkitys heti hoidon alkuvaiheessa (16).
Diagnoosia tehtäessä potilaan yleistila on selvitettävä ja hengitys turvattava. Jos potilaalla on syvä kaulainfektio, hoito on päivystyksellistä ja moniammatillista yhteistyötä, ja siinä tarvitaan usein nopeasti kirurgiaa. Hoito koostuu infektiopesäkkeen avauksesta, hammasperäisen syyn eliminoimisesta, systeemisestä mikrobilääkityksestä sekä tukihoidoista ja paranemisen seurannasta (8,16,19).
Hammasperäisen infektion tukihoitona annettava mikrobilääkehoito voidaan perusterveydenhuollossa useimmiten toteuttaa suositusten mukaisesti eikä rutiininomaista bakteeriviljelynäytettä tarvita. Kuitenkin yleisoireisilla sairaalahoitoon joutuvilla potilailla tulee pitää mielessä yleistyneen septisen infektion mahdollisuus, joten veriviljely ennen antibioottihoidon aloittamista ja paiseontelosta otettu märkänäyte anaerobiviljelyä varten ovat infektion hoidon suunnittelussa varteenotettavia tutkimuksia (16).
Lopuksi
Suu on osallisena syömisessä ja puhumisessa, inhimillisen elämän kannalta välttämättömissä toiminnoissa. Suun terveys onkin olennainen osa kokonaisterveyttä ja hyvinvointia. Vaikka suun sairaudet ovat pääsääntöisesti täysin ehkäistävissä, ne ovat silti maailmanlaajuisesti yleisimpien sairauksien joukossa. Ne ovat kroonisia ja voimakkaasti sidoksissa sosioekonomiseen tilanteeseen (20).
Suuperäisen bakteremian voimakkuus mm. hampaita harjatessa on yhteydessä suun tulehdustilaan ja plakin määrään. On myös näyttöä suun infektioiden ja yleissairauksien, kuten Alzheimerin taudin, nivelreuman sekä sydän- ja verisuonisairauksien välisistä yhteyksistä, vaikka selviä assosiaatiotekijöitä ei tunneta (21,22,23).
Lisääntyvään antibioottiresistenssiin liittyvän problematiikan vuoksi myös hammasperäisten infektioiden hoitopolku tulee saada mahdollisimman luontevaksi, jotta turhilta mikrobilääkekuureilta vältyttäisiin. Pelkkä mikrobilääkehoito hammasperäisen infektion hoidossa ei ole riittävä eikä hyväksyttävä nykytiedon valossa, ja operatiivinen hoito kuuluu oleellisena osana hyvään hoitoon. Päivystysasetus luo aiempaa paremman mahdollisuuden hammasperäisen infektion oikean ja oikea-aikaisen hoidon toteuttamiselle.
Vaikeat hammasperäiset infektiot saavat useimmiten alkunsa lievistä, kroonisista hammasinfektioista, joten niiden ehkäisyssä paras keino on hoitaa lievät paikalliset infektiot mahdollisimman varhain. Myös lääkärin tulee olla kiinnostunut potilaansa suun terveydestä. Yhteistyö lääkäri- ja hammaslääkärikuntien välillä on suotavaa ja toivottavaa, matalalla konsultaatiokynnyksellä potilaat saavat parasta mahdollista hoitoa.
Heli Jäsberg, Jari Kellokoski:
Ei sidonnaisuuksia.
- 1
- Koskinen S, Lundqvist A, Ristiluoma N. Terveys, toimintakyky ja hyvinvointi Suomessa 2011. Terveyden ja hyvinvoinnin laitos, Raportti 68/2012.
- 2
- Pohjola V, Lahti S, Vehkalahti M ym. Association between dental fear and dental attendance among adults in Finland. Acta Odontol Scand 2007;65:224–30.
- 3
- Parikka M, Norppa A, Välimaa H ym. Akuuttien hammasperäisten infektioiden hoito. Suomen Hammaslääkäril 2019;10:38–43.
- 4
- Grönholm L, Lemberg K, Tjäderhane L ym. The role of unfinished root canal treatment in odontogenic maxillofacial infections requiring hospital care. Clin Oral Invest 2013;17:113–21.
- 5
- Siqueira J, Rôças I. Microbiology and treatment of acute apical abscesses. Clin Microbiol Rev 2013;26:255–73.
- 6
- Giuliano S, Rubini G, Conte A ym. Streptococcus anginosus group disseminated infection: case report and review of literature. Infez Med 2012;20:145–54.
- 7
- Alotaibi N, Cloutier L, Khaldoun E ym. Criteria for admission of odontogenic infections at high risk of deep neck space infection. Eur Ann Otorhinolaryngol Head Neck Dis 2015;132:261–4.
- 8
- Seppänen L, Richardson R, Lindqvist C ym. Hammasperäiset sairaalahoitoa vaatineet infektiot – Potilasvakuutuskeskuksessa vuosina 2000-2003 ratkaistut vahinkoilmoitukset. Suom Hammaslääkäril 2006;13:514–25.
- 9
- Haikola B. Oral health among Finns aged 60 years and older. Edentulousness, fixed prostheses, dental infections detected from radiographs and their associating factors. Acta Universitatis Ouluensis 2014; D1264.
- 10
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Hammaslääkäriseura Apollonia ry:n asettama työryhmä. Viisaudenhammas. Käypä hoito -suositus 12.3.2020. www.kaypahoito.fi
- 11
- Suomalaisen Lääkäriseuran Duodecimin ja Suomen Hammaslääkäriseura Apollonian asettama työryhmä. Hammasperäiset äkilliset infektiot ja mikrobilääkkeet. Käypä hoito -suositus 6.1.2018. www.kaypahoito.fi
- 12
- Hupp J, Ellis E, Tucker M. Contemporary oral and maxillofacial surgery, 7. painos. Elsevier 2018;318–63.
- 13
- Nurminen J, Velhonoja J, Heikkinen J ym. Emergency neck MRI: feasibility and diagnostic accuracy in cases of neck infection. Acta Radiol, verkossa ensin 13.7.2020. doi: 10.1177/0284185120940242
- 14
- Kinzer S, Pfeiffer J, Becker S ym. Severe deep neck space infections and mediastinitis of odontogenic origin: clinical relevance and implications for diagnostics and treatment. Acta Oto-Laryngologica 2009;129:62–70.
- 15
- Richardson R, Parikka M. Perussairauksien ja immuunivasteen vaikutus suuperäisten infektiokomplikaatioiden riskiin. Näytönastekatsaus 5.1.2017. www.terveysportti.fi
- 16
- Rajasuo A, Rajasuo A, Torkkeli T. Suun, nielun ja kaulan infektiot erikoissairaanhoidossa. Duodecim 2014;130:581–6.
- 17
- Velhonoja J, Lääveri M, Soukka T ym. Deep neck space infections: an upward trend and changing characteristics. Eur Arch Otorhinolaryngol 2019;277:863–72.
- 18
- Heim N, Wiedemeiyer V, Reich R ym. The role of C-reactive protein and white blood cell count in the prediction of length of stay in hospital and severity of odontogenic abscess. J Cranio-Maxillo-Facial Surg 2018;46:2220–6.
- 19
- Kokkonen J, Tuomisto M, Tiainen H. Kirurgisesti hoidetut syvät kaulainfektiot Pohjois-Karjalassa 2010–16. Suom Lääkäril 2019;74:252–7.
- 20
- Peres M, Macpherson L, Weyant R ym. Oral diseases: a global public health challenge. Lancet 2019;394:249–60.
- 21
- Kvist T, Buhlin K, Klinge B ym. Suuinfektioiden ja muiden sairauksien välinen yhteys – aatehistoriallisia, tieteellisiä, eettisiä ja sosiaalisia näkökulmia. Suom Hammaslääkäril 2020;4:22–31.
- 22
- Hallikainen J, Lindgren A, Savolainen J ym. Periodontitis and gingival bleeding associate with intracranial aneurysms and risk of aneurysmal subarachnoid hemorrage. Neurosurg Rev 2019;43:669–79.
- 23
- Forner L, Larsen T, Kilian M ym. Incidence of bacteremia after chewing, tooth brushing and scaling in individuals with periodontal inflammation. J Clin Periodontol 2006;33:401–7.
- 24
- Andrén A, Aronsson B, Aust-Kettis A ym. Rekommendationer för antibiotikabehandling I tandvården. Tandläkartidningen 2014;106:64–75.
Odontogenic acute infections
Due to the rather common dental anxiety and the frequency of untreated chronic oral infections, medical doctors occasionally diagnose severe odontogenic infections. An infection of dental origin may produce significant extraoral, usually buccal, swelling or severe deep neck infection. Clinical symptoms of severe odontogenic infections requiring hospitalisation are trismus (limited opening of the mouth), neck swelling, dyspnoea and dysphagia associated with generalized symptoms such as fever, tachycardia, tachypnoea and hypertension. In laboratory tests, elevated white blood cell counts and C-reactive protein levels are found. A patient diagnosed with severe odontogenic infection should be referred to hospital immediately, ideally with a consultation by an oral and maxillofacial surgeon. When untreated, the risk of developing mediastinitis, necrotizing fasciitis, sinus cavernosus thrombosis or septic shock is present. The most effective management of these infections is operative treatment of the infection focus. If needed, the first line antimicrobial medications in infections with dental origin are penicillin and metronidazole. The most important patient associated factor affecting the risk of acquiring an infection with dental origin is untreated chronic oral infection, e.g. periodontitis, dental caries or periapical infection. Therefore, oral health should be seen as a part of health in general, and medical professionals are encouraged to be interested in their patients’ oral health.