Kaularangan retkahdusvammojen kuvantaminen ja hoito
• Kaularangan retkahdusvamman aiheuttaman oireilun pitkittyminen vamman jälkeen on hoidollinen ja kuntoutuksellinen haaste.
• Kun kaularangan murtumat ja luksaatiot on suljettu pois, nopea paluu aktiiviseen toimintaan nopeuttaa toipumista.
• Normaalin aktiivisuuden rajoittamisella ei ole tehoa akuutin retkahdusvamman hoidossa.
• Kaularangan staattiselle magneettikuvaukselle ei saada diagnostista lisäarvoa funktionaalisesta magneettikuvauksesta, johon perustuvia kajoavia hoitoja on näin ollen vältettävä.

Käymme tässä katsauksessa läpi kaularangan nivelsiteiden anatomiaa ja pitkittyneen retkahdusvamman tutkimisessa käytettyjä kuvantamismenetelmiä sekä hoitolinjoja.
Keskeinen anatomia
Ensimmäinen kaulanikama, atlas, niveltyy kraniaalisesti takaraivoluuhun muodostaen parillisen atlanto-okkipitaalinivelen. Kaudaalisesti atlas niveltyy toiseen kaulanikamaan, aksikseen, muodostaen atlantoaksiaalinivelen, joka jakaantuu parilliseen lateraaliseen atlantoaksiaaliniveleen ja mediaaliseen atlantoaksiaaliniveleen (1). Mediaalinen atlantoaksiaalinivel on tappinivel, jossa atlaksen ja kallon kääntöliikkeet tapahtuvat kiertonikaman hampaan (dens axis) kautta kulkevan akselin ympäri.
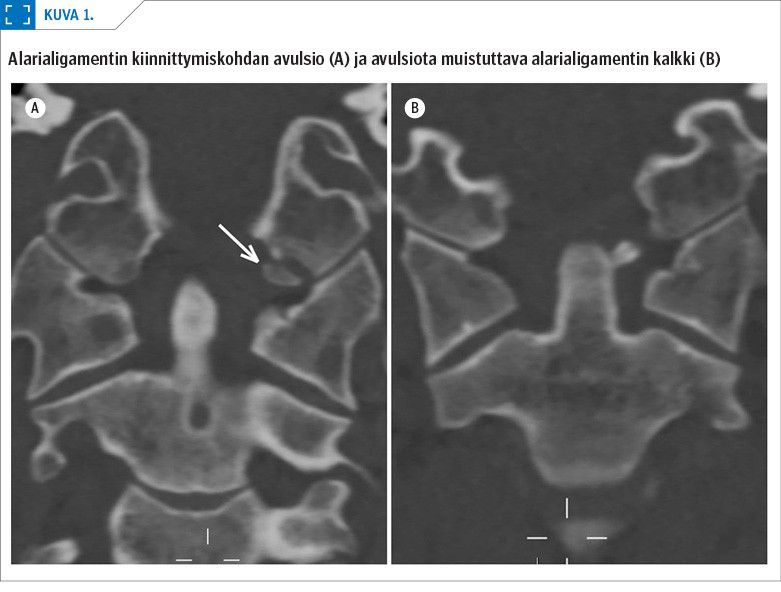
Transversaaliligamentti jakaa selkäydinkanavan atlaksen tasolla ventraaliseen osaan, jossa on kiertonikaman hammas, ja dorsaaliseen osaan, jossa kulkee selkäydin (1). Kallo-kaularankaliitosta stabiloi kuusi ligamenttirakennetta: anteriorinen atlanto-okkipitaalinen kalvo, apikaali- ja alarialigamentit, krusiataligamentti ja sen osa transversaaliligamentti, membrana tectoria, posteriorinen atlanto-okkipitaalinen kalvo sekä C0–C1- ja C1–C2-nivelkapselit. Alarialigamentit ovat lyhyitä, voimakkaita nivelsiteitä, jotka lähtevät kiertonikaman hampaan yläosasta molemmin puolin ja kiinnittyvät kallon okkipitaaliulokkeisiin. Ne rajoittavat lateraalifleksiota ja rotaatiota (1) (kuvio 1).
Kaularankaa kalloon yhdistävien ligamenttien anatomia vaihtelee yksilöllisesti. Alarialigamentit voivat kraniaalisesti kiinnittyä myös niska-aukon (foramen magnum) anterolateraaliseen osaan (2). Alarialigamenttien kaudaaliset säikeet voivat kulkea horisontaalisesti kiinnittyen atlaksen etukaareen tai sen sivuosissa sijaitseviin paksuuntumiin (massa lateralis) (1,3,4). Alarialigamenttien säikeet voivat myös kulkea kallonpohjan kondyylista toiseen kiinnittymättä lainkaan kiertonikaman hampaaseen (4 ja henkilökohtainen tiedonanto, Osmotherly PG).
Vammautumismekanismit
Murtumien, luksaatioiden ja nikamavälilevyjen vaurioiden lisäksi niskan retkahdusvamma voi aiheuttaa myös ligamenttivaurioita. Hyperekstensio voi vaurioittaa erityisesti anteriorista pitkittäistä ligamenttia sekä fasettinivelten kapselia ja hyperfleksio ligamentum flavumia ja interspinaalista ligamenttia (5).
Retkahdusvammojen WAD-luokittelu suositellaan tehtäväksi 24 tunnin kuluessa vammautumisesta (taulukko 1) (6). Luokitusta voidaan käyttää apuna määriteltäessä lisätutkimusten tarvetta ja ennustetta. Luokitus perustuu kliiniseen tutkimukseen ja anamneesiin.
Yleensä oireisto korjaantuu ajan kuluessa, mutta lievemmissäkin vammoissa (WAD-luokka 1–2) oireilu pitkittyy jopa 10 %:lla potilaista (7). Lievissä vammoissa pitkittyneiden oireiden on epäilty aiheutuvan alarialigamenttien vauriosta, jonka on esitetty näkyvän kuvantamistutkimuksissa (8,9). Kallo-kaularankaliitosta rasittavista voimista kuitenkin vain pieni osa välittyy kiertonikaman hampaaseen ja alariligamenttien kautta. Lisäksi ligamenttien merkitys liikelaajuuksille on vähäinen (10).
Lievissä, ei-fataaleissa vammoissa alarialigamenttien vaurioituminen on harvinaista. Isoloitunut alarialigamentin repeämä on erityisen harvinainen, ja pääsääntöisesti potilaiden ennuste on hyvä (11).
Fataaleissa kallo-kaularankavammoissa alarialigamenteissa on voitu osoittaa vaurioita (12). Näihin vammoihin on liittynyt kuitenkin tyypillisesti laajempia pehmytkudoksien ja luisten rakenteiden vaurioita. Toisaalta suurienergisissä onnettomuuksissa, joissa uhrilla on todettu fataali kallo-aivovamma ja joissa alarialigamenttien olisi näin ollen voinut epäillä vaurioituneen, vaurioita ei ole aina voitu todeta alarialigamenttien magneettitutkimuksessa tai mikroskooppisessa tarkastelussa (13). Suoraa yhteyttä vamman vakavuuden ja alarialigamenttien vaurion välillä ei siis voida osoittaa.
Tutkimuksissa alarialigamenttien vaurion on todettu vaativan suuria voimia (14). Piiskaniskuvammoissa laajin nivelsiteiden ja nikamavaltimoiden venyttyminen on todettu C6–C7-tasolla (15). Suurin vaurioittava energia ei siis paikannu C0–C2-tasolle, jossa alarialigamentit sijaitsevat. Suurin osa työikäisten kaularangan murtumista esiintyykin C5–C7-tasolla.
Piiskaniskuvammassa merkittävimmät pehmytkudosvauriot ilmaantuvat rankaan C5–C6-tasolla. Suuremmilla kiihtyvyyksillä vaurioita alkaa tulla myös C0–C1-tasolle, mutta kuitenkin vähäisemmässä määrin kuin alemmille rangan tasoille (15). Takaapäin tulevissa törmäyksissä, joiden yhteydessä pää on kääntyneenä, ei todettu erityistä riskiä alaria-, transversaali- tai apikaalisen ligamentin vaurioille (16). Kaularangan rotaation ja fleksion yhdistelmässä alarialigamentit venyttyvät kuitenkin eniten, jolloin ne ovat alttiimmillaan repeytymiselle (3).
Sivulta tulevissa törmäyksissä kaularankaan syntyneiden vaurioiden havaittiin ilmaantuvan aina kaularangan alempiin osiin fasettinivelkapseleihin ja nikamavälilevyihin, kun taas alarialigamentit pysyivät ehjinä (17). Yhdessä tutkimuksessa voimakas rotatorinen trauma aiheutti noin puolelle tutkituista vainajista alarialigamentin vaurioita, joihin osin liittyi myös okkipitaalinen avulsiomurtuma (18). Tässä vainajilla tehdyssä tutkimuksessa jäi tosin selvittämättä mahdollinen hermoston ja lihasten suojaava vaikutus elossa olevalla uhrilla.
Kuvantamistutkimukset
Murtumia ja dislokaatioita voi etsiä kaularangan natiiviröntgenkuvista, mutta kaularangan murtumien ja muiden luisten vammamuutosten diagnostiikan pitäisi perustua TT- tai kartiokeila-TT-tutkimukseen. Näitä tutkimuksia täydennetään tarvittaessa magneettikuvauksella. Kaularangan MRI-tutkimus tulee päivystyksellisesti kyseeseen, jos potilaalla on neurologisia oireita.
Lievissä vammoissa (WAD-luokka 1–2), kun potilaalla ei ole neurologisia oireita, akuuttivaiheen kuvantamistutkimuksissa ei ole voitu osoittaa traumaattisten luumuutosten lisäksi vammaperäisiä vakavia pehmytkudosmuutoksia kuten prolapseja tai ligamenttivammoja, vaan lähinnä lihasödeemia (19). Muutosten korrelaatiota pitkittyneisiin niskan oireisiin ei ole tutkittu.
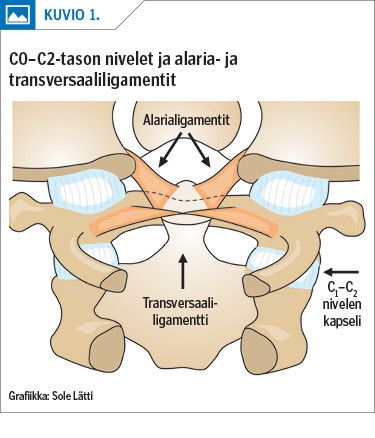
Pitkittyneiden oireiden aiheuttajasta on esitetty useita hypoteeseja, ja yhdeksi etiologiaksi on esitetty alarialigamentin vammaa. Alarialigamenttien repeämää on hankala todentaa kuvantamistutkimuksilla, erityisesti jos tutkimus suoritetaan viiveellä, jopa vuosia vamman jälkeen. Todisteena repeämästä on pidetty akuuttitilanteen MRI-kuvauksessa esim. paikalliseksi verenvuodoksi tulkittua signaalilisää, joka on hävinnyt seurannassa. Käytännössä alarialigamentin repeämää selvästi yleisempi on sen insertion avulsiomurtuma okkipitaalikondyylissa, mikä liittyy yleensä suurienergiseen vammaan (kuva 1 A ja B).
Terveilläkin henkilöillä on todettu merkittävää yksilöllistä vaihtelua alarialigamenttien muodossa, suuntautumisessa, puoliasymmetriassa ja signaali-intensiteetissä (20). Lisäksi oireettomilla koehenkilöillä tavataan usein kaularangan yläosan nivelien synoviaalista nesteilyä (21) (liitekuva 1 artikkelin sähköisessä versiossa, www.laakarilehti.fi > Sisällysluettelot > 45/2020). Nivelnesteen sedimentoituminen sen sijaan viittaa akuuttivaiheessa verikertymään.
Vuonna 1997 julkaistiin alarialigamenttien vaurioiden viiveellä tehtyä diagnostiikkaa koskeva tutkimus, jossa käytettiin ns. funktionaalista eli dynaamista kaularangan MRI-kuvausta (9). Kyseisiä kuvauksia tehtiin 2000-luvun alkupuolelta lähtien Suomessakin yli 1 000 potilaalle yksityissektorilla (22). Yliopistosairaaloissa tai muuallakaan julkisessa terveydenhuollossa näitä tutkimuksia ei kuitenkaan koskaan hyväksytty diagnostiseen käyttöön.
Kaularangan funktionaalisessa MRI-kuvauksessa on tutkittu kallon ja niskanikamien suhdetta toisiinsa neutraaliasennon lisäksi muissakin asennoissa. Tutkimuksen soveltuvuudesta niskan retkahdusvammojen diagnostiikkaan on olemassa vain vähän tutkimustietoa, ja metodia onkin kritisoitu vahvasti.
Vuonna 2010 ilmestyneessä katsausartikkelissa (23) analysoitiin vuoden 1997 tutkimusta (9). Katsauksessa päädyttiin siihen, että magneettikuvauksessa todettu yksilöllinen vaihtelu rakenteiden suhteissa oli terveillä verrokeilla niin suurta, että retkahdusvammapotilaita ei voitu luotettavasti erottaa verrokeista. Katsauksen mukaan aiemmilla löydöksillä (9) ei siis ollut minkäänlaista diagnostista merkitystä.
Magneettikuvauksissa alarialigamenttien muotovariaatioita ja signaalipoikkeavuuksia on havaittu esiintyvän yhtä usein oireettomilla verrokeilla kuin kaularankavammapotilailla (24,25,26). Kaularangan MRI-kuvantamislöydöksiä käsittelevässä väitöskirjassa niskan retkahdusvammasta kärsivillä henkilöillä ei todettu sen enempää alarialigamenttien muutoksia kuin oireettomilla verrokeilla, eivätkä muutokset korreloineet potilaiden ennusteeseen (27). Havaittujen kuvantamismuutosten katsottiin kuuluvan normaalivariaation piiriin.
Kahdessa vuonna 2011 julkaistussa tutkimuksessa verrattiin retkahdusvamman kokeneita potilaita kroonisesta niskakivusta kärsiviin potilaisiin (28,29). Alarialigamenttien signaali-intensiteetissä ei nähty eroja ryhmien välillä, eivätkä alarialigamenteissa nähdyt muutokset korreloineet potilaiden oireiston vaikeuteen. Siten kyseessä on normaalivariaation piiriin kuuluva, ennusteen sekä oireilun suhteen merkityksetön löydös.
Kaularangan funktionaalisissa magneettitutkimuksissa on kiinnitetty huomiota myös mm. kallonpohjan ja kaularangan yläosan rakenteiden keskinäisiin suhteisiin ja rotaatioihin sekä kiertonikaman hampaan sijaintiin suhteessa kallonpohjaan ja atlakseen sivutaivutuksien aikana. Kuitenkin kiertonikaman hampaan normaalista poikkeava suhde kallonpohjaan tai atlakseen taivutuksien aikana on heikosti dokumentoitu, eikä viitearvoja ole.
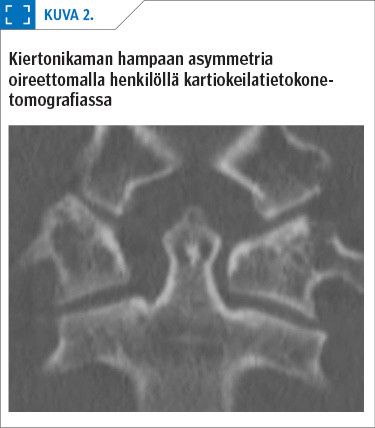
Myöskään atlantoaksiaalisesta rotaatiosta sivutaivutuksien aikana ei ole olemassa viitearvoja. Neutraaliasennossa kiertonikaman hampaan asymmetrinen suhde atlakseen on tunnettu ilmiö, joka on yleensä merkityksetön. Valtaosalla oireettomista henkilöistä asymmetria on alle 3 mm:n suuruinen (kuva 2 ja liitekuva 2), mutta oireettomilla on havaittu jopa 5 mm:n suuruista asymmetriaa (30,31). Joskus epäsymmetria saattaa jopa vaihtaa puolta.
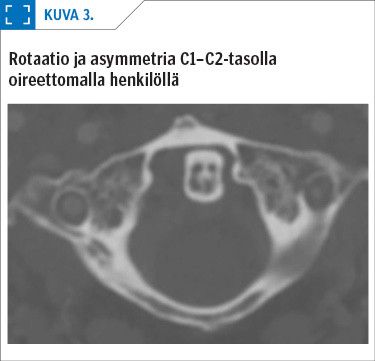
Muutaman asteen suuruisia fysiologisia rotaatioita sekä C0–C1- että C1–C2-tasoilla esiintyy oireettomillakin (32) (kuva 3). Siten muutaman asteen rotaation perusteella ei tulisi käyttää patologiaan viittaavia termejä kuten retropositio, dislokaatio, subluksaatio ja luksaatio. Vainajilla alarialigamentin katkaisu aiheuttaa 10–30 %:n rotaation lisäyksen kontralateraalipuolelle (33). Kaularangan rotaatioissa atlantoaksiaalinivelissä tapahtuu yllättävän voimakasta siirtymää oireettomilla henkilöillä. Neutraaliasennossa mitattuna 2 mm:n siirtymä nivelessä on vielä fysiologista, ja aktiivisessa rotaatiossa siirtymää on havaittu jopa 9 mm (34).
Kiertonikaman hampaan lateraalisuunnassa asymmetrinen suhde atlakseen sekä neutraaliasennossakin ilmenevä lievä C1–C2-kiertymä ovat siis yleisiä löydöksiä oireettomillakin koehenkilöillä (35). Näistä löydöksistä ei tulisi käyttää termiä atlantoaksiaalinen subluksaatio, jolla on perinteisesti tarkoitettu hampaan ja atlaksen etukaaren välisen AP-mitan kasvua fleksiossa. Sen ylärajaksi on katsottu lapsilla 5 mm ja aikuisilla 3 mm (liitekuva 3).
Oireettomilla koehenkilöillä keskimääräisen kaularangan kokonaisrotaation on todettu olevan 70–75 astetta, ja yksilöllinen vaihtelu on merkittävää (36). Jos rotaatioon yhdistetään manuaalista rangan fiksaatiota, viitearvoja C1–C2-tason rotatoitumisesta ei ole lainkaan saatavilla. On myös todettu, että kaularangan rotaatiossa valtaosalla terveistä koehenkilöistä selkäytimellä on kranioservikaalitasolla ventraalisesti kontakti duuraan (36). Kyseessä ei siis ole pinnetila.
Todellinen kaularangan ligamenttien repeämä voi aiheuttaa kallo-kaularankaliitoksen patologista instabiliteettia. Funktionaalisessa MRI-kuvauksessa usein havaittu kaularangan liikelaajuuksien rajoittuminen ei sovi tähän. Niskan retkahdusvammaa seuraava niskakipu ja sen aiheuttama liikerajoitus näkyvät siten myös dynaamisessa kaularangan magneettikuvauksessa: kivulias ja jäykkä kaularanka ilmenee odotetusti liikerajoitteisena myös kuvantamistutkimuksissa.
Oireet
Kaularangan kliinistä tutkimusta on käsitelty tässä lehdessä aiemmin (37). Niskan retkahdusvammoihin on liitetty varsin moninaisia oireita, joista yleisimpiä ovat niskakipu, päänsärky, yläraajaoireet ja kaularangan liikerajoitukset. Oireiston pitkittyessä mukaan voi tulla muita, laaja-alaisiakin oireita. Näitä ovat mm. muisti- ja keskittymisongelmat, depressiivisyys, uniongelmat, huimaus, tasapaino-ongelmat, kaularangan liikkeiden koordinaatiohäiriöt, silmien liikehäiriö, akkommodaatiovaikeudet, pahoinvointi, valo- ja ääniherkkyys sekä päänsärky (38,39). Niitä ei kuitenkaan tavallisesti esiinny esimerkiksi kaularankamurtumien jälkitiloissa, edes selvään medullakompressioon tai instabiiliin kaularankaan liittyen.
Piiskaniskuvamman saaneiden potilaiden vammaenergiaan nähden suhteettoman voimakkaat ja laaja-alaiset oireet eivät käytettävissä olevien tietojen perusteella selity alarialigamenttivammalla. Oireiston kroonistumiselle altistavia ennustetekijöitä ovat mm. vamman jälkeinen primaarivaiheen invaliditeetti, niskakivun suuri intensiteetti, päänsärky, alaselkäkipu, WAD-luokka 2–3, ahdistuneisuus, heikko resilienssi ja eräät muut psykologiset tekijät (40,41,42). Myös runsaan terveyspalveluiden käytön vamman jälkeisessä primaarivaiheessa sekä vammaan liittyvien vahingonkorvausten ja juridisten prosessien on esitetty liittyvän oireiston pitkittymiseen (41). Sukupuolen, vammaa edeltävän niskakipuhistorian, iän, koulutustason, yleisen psykologisen kuormitustason ja depressiivisen mielialan roolista oireiston kroonistumisessa on saatu ristiriitaisia tutkimustuloksia (40,41).
Hoito
Niskan retkahdusvammojen esiintyvyyteen, taustaetiologiaan ja hoitoon liittyy edelleen paljon avoimia kysymyksiä ja erilaisia näkemyksiä. Kuitenkin akuutin vaiheen hoitolinjat ovat selkeät. Kun kaularangan murtumat ja luksaatiot on suljettu pois CT- tai magneettitutkimuksella, nopea paluu tavanomaisiin toimintoihin nopeuttaa toipumista. Tärkeintä on antaa potilaalle selkeää tietoa vamman luonteesta ja hyvästä ennusteesta (43).
Australian vakuutusalan säätelyviranomaiset (SIRA) ovat antaneet niskan retkahdusvammojen hoidosta tiivistetyn linjauksen näytönasteineen kahdentoista ensimmäisen viikon ajalle trauman jälkeen (44). Positiivista vastetta on saatu sillä, että potilaat pyrkivät ylläpitämään vamman jälkeen normaalia päivittäistä aktiivisuutta. Myös siitä on hyötyä, että potilaille annetaan ohjausta ja heitä kannustetaan tekemään niska-hartiaseudun fysioterapeuttista harjoittelua. Kipulääkitystä käytetään tarvittaessa.
Manuaalisen terapian, manipulaatiohoidon, kinesioteippauksen ja akupunktuurin tehosta on vain rajallista näyttöä. Normaalin aktiivisuuden rajoittamista, immobilisaatiota ja kauluria, lihasrelaksantteja, antiepileptejä tai masennuslääkkeitä ei suositella käytettäväksi kaularangan retkahdusvammoissa (44). Tukikaulurin käyttö pitää rajata ensimmäisiin vamman jälkeisiin päiviin, koska pitkäaikainen käyttö voi pitkittää toipumista ja aiheuttaa niskalihasten atrofioitumista (45). Pitkittyneistä tai laaja-alaisista oireista kärsivät potilaat tulee ohjata fysiatrin tai mahdollisesti moniammatillisen työryhmän arvioitavaksi esim. sairaalan kuntoutusyksikköön.
Piiskaniskuvamman jälkeisistä laaja-alaisista oireista kärsiviä potilaita on hoidettu myös operatiivisesti. Julkaistuja tutkimuksia on vähän, ja tulokset ovat olleet ristiriitaisia. SIRA:n katsauksessa todetaan, ettei leikkaushoitoa suositella, paitsi eräissä harvoissa tapauksissa. Sellaisia ovat WAD-luokan 3 vammat, joihin liittyy hermojuuren vaurion aiheuttamaa yläraajan kipua ja jotka eivät reagoi konservatiiviseen hoitoon tai joihin liittyy nopeasti etenevä neurologinen puutosoire (44).
Yhdessä tutkimuksessa potilaille tehtiin kaularangan funktionaalinen magneettikuvaus, jonka perusteella heillä esitettiin olevan ligamenttivaurioita ja C1–C2-tason instabiliteetti (46). Artikkelissa kuvatuilla kolmella potilaalla vastetta operatiiviselle hoidolle (C0–C3-fiksaatio) pidettiin erinomaisena (46). Dynaamisessa magneettikuvauksessa havaitun instabiliteetin väitettiin artikkelissa korreloivan leikkaussaliolosuhteissa todettuun instabiliteettiin. Koska instabiliteettia ei yleensä testata leikkaussaliolosuhteissa, herättää artikkeli kysymyksiä siitä, miten instabiliteetti käytännössä todettiin.
Positiivista vastetta leikkaushoidolle ei ole pystytty myöhemmin varmentamaan laajemmissa potilasryhmissä. Kahdessa ruotsalaisen tutkimusryhmän tekemässä tutkimuksessa (47,48) tutkittiin leikkaushoidon tehoa liikenneonnettomuuden jälkeen ilmaantuneisiin niskakipuihin. Niskakivun lisäksi potilailla saattoi olla päänsärkyä ja yläraajoissa kipua tai parestesiaa. Alle 5 % tutkimukseen osallistuneista koehenkilöistä satunnaistettiin lopulta kirurgisen hoidon tai kuntoutuksen ryhmään. Operatiiviseen hoitoon päätyi alle 2 % (n = 18) tutkimukseen osallistuneista potilaista. Indikaationa operaatiolle oli nikamanväliin paikantuva kipu, ei niskan retkahdusvammaan liittyvä laajempi oirekokonaisuus. Funktionaalista kaularangan MRI-kuvausta potilaille ei tehty.
Kirurgisen hoidon ryhmässä kivun lähteenä ollut nikamaväli jäykistettiin. Hoitotulos oli yksittäisillä kirurgisesti hoidetuilla potilailla parempi kuin multimodaalista kuntoutusta saaneilla potilailla tai niillä potilailla, jotka jatkoivat entisiä kuntoutuksiaan ilman muita interventioita. Tutkijat päättelivät, että vaikkakin tutkitut ryhmät olivat hyvin pieniä, joillekin niskan retkahdusvamman aiheuttamasta niskakivusta kärsiville potilaille kivuliaan nikamavälin jäykistysleikkaus saattaa tuoda apua.
Tämä yksittäinen tutkimus tulisi kuitenkin varmentaa suuremmalla potilasaineistolla. Esim. C1–C2-välin stabilointi aiheuttaa aina merkittävän invaliditeetin, koska kaularangan rotaatio rajoittuu merkittävästi. Kaularangan retkahdusvammaan liittyvää laajempaa oirekokonaisuutta ei tulisi hoitaa operatiivisesti, koska tutkimukseen perustuvaa tietoa leikkauksen hyödyistä ja haitoista ei juuri ole. Kaularangan staattiselle magneettikuvaukselle ei saada diagnostista lisäarvoa funktionaalisesta magneettikuvauksesta, johon perustuvia kajoavia hoitoja on näin ollen vältettävä.
Lopuksi
Oireilun pitkittyminen vamman jälkeen on usein hoidollinen ja kuntoutuksellinen haaste. Todennäköisesti toimintakykyä voidaan kohentaa parhaiten moniammatillisen, kognitiivis-behavioraalisesti painottuvan aktiivisen kuntoutuksen ja ohjauksen avulla. Siitäkin saadut tulokset ovat kuitenkin ristiriitaisia.
Tärkeintä on antaa potilaalle heti vamman jälkeen asiamukainen positiivinen viesti vamman luonteesta ja kannustaa potilasta aktiiviseen toimintaan. Tämän linjauksen mukaisesti myös fysioterapian tulee painottua aktiiviseen omatoimiharjoitteluun ja ohjaukseen, johon kuuluu ryhtiin ja liikkumiseen vaikuttavia lihasvoima- ja rangan liikkuvuusharjoitteita.
Veikko Kähärä: Luentopalkkiot (Finva).
Timo Miettinen: Osa-aikainen työsuhde (Kela).
Jari Honkaniemi: Luentopalkkiot (Finva), asiantuntijalausunnot (A-vakuutus, Fennia, FINE vakuutuslautakunta, If, Kaleva, Liikennevakuutuskeskus, LähiTapiola, Länsi- ja Sisä-Suomen aluehallintovirasto, OP-Pohjola, Pohjantähti, Potilasvakuutuskeskus, Tapaturma-asioiden muutoslautakunta, Valtiokonttori, Valvira, Ålands Ömsesidiga Försäkringsbolag).
Henna Peltonen ja Petri Voutilainen: Ei sidonnaisuuksia.
- 1
- Tubbs RS, Iwanaga J, Loukas M, Oskouian RJ. Clinical anatomy of the ligaments of the craniocervical function. Cambridge Scholars Publishing 2019.
- 2
- Tubbs RS, Hallock JD, Radcliff V ym. Ligaments of the craniocervical junction. J Neurosurg Spine 2011;14:697–709.
- 3
- Dvorak J, Panjabi MM. Functional anatomy of the alar ligaments. Spine 1987;12:183–9.
- 4
- Osmotherly PG, Rivet DA, Mercer SR. Revisiting the clinical anatomy of the alar ligaments. Eur Spine J 2013;22:60–4.
- 5
- Panjabi MM, Pearson AM, Ito S, Ivancic PC, Gimenez SE, Tominaga Y. Cervical spine ligament injury during simulated frontal impact. Spine (Phila Pa 1976) 2004;29:2395–2403.
- 6
- Spitzer WO, Skovron ML, Salmi LR ym. Scientific monograph of the Quebec Task Force on Whiplash Associated Disorders: Redefining ”whiplash” and its management. Spine 1995;20:8S–58S.
- 7
- Miettinen T. Whiplash injuries in Finland. Incidence, prognosis and predictive factors for the long-term outcome. Väitöskirja, 2005. Kuopion yliopiston julkaisuja. D, Lääketiede, no 358.
- 8
- Antinnes JA, Dvorák J, Hayek J, Panjabi MM, Grob D. The value of functional computed tomography in the evaluation of soft-tissue injury in the upper cervical spine. Eur Spine J 1994;3:98–101.
- 9
- Volle E, Montazem A. Strukturdefekte der Ligamenta alaria in der offenen Funktionskern-spintomographie. Man Med 1997;35:188–193.
- 10
- Radcliff KE, Hussain MM, Moldavsky M ym. In vitro biomechanics of the craniocervical junction-a sequential sectioning of its stabilizing structures. Spine J 2015;15:1618–1628.
- 11
- Santin MD, Chepula H, Ollivier I, Todeschi J, Baloglu S, Proust F. Diagnosis and suggested treatment against an isolated unilateral rupture of the alar ligament – Concerning one case. Neurochirurgie 2017;63:478–82.
- 12
- Saternus KS, Thrun C. [Traumatology of the alar ligaments]. [German]. Aktuelle Traumatol 1987;17:214–8.
- 13
- Koch S. Magnetresonanztomographische, pathoanatomische und histologische Korrelation von Ligamenta alaria an humanen Präparaten nach gewaltsamem Tod. Dissertation, 2008. LMU München: Medizinische Fakultät.
- 14
- Iwanaga J, Sardi JP, Laws T, Chapman JR, Oskouian RJ, Tubbs RS. Anatomy of alar ligament part III: Biomechanical study. World neurosurg 2017;107:1012–15.
- 15
- Panjabi MM, Cholewicki J, Nibu K, Grauer JN, Babat LB, Dvorak J. Mechanism of whiplash injury. Clin Biomech 1998;13:239–49.
- 16
- Maak TG, Tominaga Y, Panjabi MM, Ivancic PC. Alar, transverse and apical ligament strain due to head-turned rear impact. Spine 2006;31:632–8.
- 17
- Hartwig E, Kettler A, Schultheiß M, Kinzl L, Claes L, Wilke H-J. In vitro low-speed side collisions cause injury to the lower cervical spine but do not damage alar ligaments. Eur Spine J 2004;13:590–7.
- 18
- Obenauer S, Herold T, Fischer U ym. Evaluation experimentell erzeugter verletzungen der oberen halswirbelsäule mit digitaler röntgentechnik, computertomographie und magnetresonanztomographie. Fortschr Röntgenstr 1999;171:473–9.
- 19
- Anderson SE, Boesch C, Zimmermann H ym. Are there cervical spine findings at MR imaging that are specific to acute symptomatic whiplash injury? A prospective controlled study with four experienced blinded readers. Radiology 2012;262:567–75.
- 20
- Schmidt P, Mayer TE, Drescher R. Delineation of alar ligament morphology: comparison of magnetic resonance imaging at 1.5 and 3 Tesla. Orthopedics 2012;35:e1635–9.
- 21
- Pfirrmann, CW, Binkert CA, Zanetti M, Boos N, Hodler J. MR morphology of alar ligaments and occipitoatlantoaxial joints: study in 50 asymptomatic subjects. Radiology 2001;218:133–7.
- 22
- Mikkonen R. Kuuleminen Tukholman alioikeudessa 26.11.2013 (www.nackskadade.com).
- 23
- Thomann K-D, Schomerus C, Sebestény T, Rauschmann M. “Isolierte Verletzung“ der Ligamenta alaria. Kernspintomographische Diagnostik und operative Therapie. Orthopäde 2010;39:285–98.
- 24
- Bitterling H, Stäbler A, Brückmann H. Mystery of alar ligament rupture: value of MRI in whiplash injuries – biomechanical, anatomical and clinical studies. Rofo 2007;179:112736.
- 25
- Li Q, Shen H, Li M. Magnetic resonance imaging signal changes of alar and transverse ligaments not correlated with whiplash-associated disorders: a meta-analysis of case-control studies. Eur Spine J 2013;22:1420.
- 26
- Vetti N, Kråkenes J, Damsgaard E, Rørvik J, Gilhus NE, Espeland A. Magnetic resonance imaging of the alar and transverse ligaments in acute whiplash-associated disorders 1 and 2: a cross-sectional controlled study. Spine 2011;36:E43440.
- 27
- Vetti N. MRI of the alar and transverse ligaments in whiplash-associated disorders and rheumatoid arthritis. Dissertation, 2010. University of Bergen.
- 28
- Vetti N, Kråkenes J, Ask T ym. Follow-up MR imaging of the alar and transverse ligaments after whiplash injury: a prospective controlled study. AJNR Am J Neuroradiol 2011;32:183641.
- 29
- Myran R, Zwart J-A, Kvistad KA ym. Clinical characteristics, pain, and disability in relation to alar ligament MRI findings. Spine 2011;36:E8627.
- 30
- Wolansky LJ, Rajaraman V, Seo C ym. The lateral atlanto-dens interval: normal range of asymmetry. Emergency Radiology 1999;6:2903.
- 31
- Chen Y, Zhuang Z, Qi W ym. A three-dimensional study of the atlantodental interval in a normal Chinese population using reformatted computed tomography. Surg Radiol Anat 2011;33:8016.
- 32
- Liu K, Niu X, Wu C ym. Normative data on axial rotation of atlanto-occipital joint on 3 Tesla MRI using a simple and reliable method of calculation. Acta Radiologica 2013;54:117581.
- 33
- Dvorak J, Panjabi M, Gerber M, Wichmann W. CT-functional diagnostics of the rotatory instability of upper cervical spine. 1. An experimental study on cadavers. Spine (Phila Pa 1976) 1987;12:197205.
- 34
- Duan S, Ye F, Kang J. Three-dimensional CT study on normal anatomical features of atlanto-axial joints. Surg Radiol Anat 2007;29:838.
- 35
- Roche CJ, King SJ, Dangerfield PH, Carty HM. The atlanto-axial joint: Physiological range of rotation on MRI and CT. Clin Radiol 2002;57:1038.
- 36
- Lummel N, Bitterling H, Kloetzer A, Zeif C, Brückmann H, Linn J. Value of “functional” magnetic resonance imaging in the diagnosis of ligamentous affection at the craniovertebral junction. Eur J Radiol 2012;81:343540.
- 37
- Lindgren K-A. Kaularangan kliininen tutkimus. Suom Lääkäril 2001;56:3319–3324.
- 38
- Merrick D, Stålnacke BM. Five years post whiplash injury: Symptoms and psychological factors in recovered versus non-recovered. BMC Res Notes 2010;3:190.
- 39
- Treleaven J. Dizziness, unsteadiness, visual disturbances and sensomotor control in traumatic neck pain. J Orthop Sports Phys Ther 2017;47:492502.
- 40
- Macdermid JC, Giorgianni AA, Mascarenhas JC, West SC, Zammit CA. Risk factors for persistent problems following acute whiplash injury: update of a systematic review and meta-analysis. J Orthop Sports Phys Ther 2013;43:3143.
- 41
- Sarrami P, Armstrong E, Naylor JM, Harris IA. Factors predicting outcome in whiplash injury: a systematic meta-review of prognostic factors. J Orthop Traumatol 2017;18:916.
- 42
- Castro WHM, Meyer SJ, Becke MER ym. No stress—no whiplash? Prevalence of “whiplash” symptoms following exposure to a placebo rear-end collision. Int J Legal Med 2001;114:31622.
- 43
- Wong JJ, Cote P, Shearer HM ym. Clinical practice guidelines for the management of conditions related to traffic collisions: a systematic review by the OPTIMa Collaboration. Disabil Rehabil 2015;37:47189.
- 44
- State Insurance Regulatory Authority. Guidelines for the management of acute whiplash associated disorders for health professionals. Sydney: third edition 2014.
- 45
- Logan AJ, Holt MD. Management of whiplash injuries presenting to accident and emergency departments in Wales. Emerg Med J 2003;20:3545.
- 46
- Johansson BH. Whiplash injuries can be visible by functional magnetic resonance imaging. Pain Res Manag 2006;11:1979.
- 47
- Nyström B, Svensson E, Larsson S, Schillberg B, Mörk A, Taube A. A small group Whiplash-Associated-Disorders (WAD) patients with central neck pain and movement induced stabbing pain, the painful segment determined by mechanical provocation: Fusion surgery was superior to multimodal rehabilitation in a randomized trial. Scand J Pain 2016;12:3342.
- 48
- Svensson E, Nyström B, Goldie I ym. Superior outcomes following cervical fusion vs. multimodal rehabilitation in a subgroup of randomized Whiplash-Associated-Disorders (WAD) patients indicating somatic pain origin-Comparison of outcome assessments made by four examiners from different disciplines. Scand J Pain 2018;25;18:17586.
Imaging and treatment of whiplash injury
We describe the anatomy of the cervical ligaments and discuss the imaging and treatment lines in treating whiplash associated disorder.
After cervical spine fractures and dislocations have been excluded a fast return to normal activities contributes to recovery. Limiting normal activity is not effective in treating acute whiplash associated disorders.
Functional MRI of the cervical spinal cord yields no diagnostic benefit compared to static MRI, and invasive treatments based on it should be avoided.